Русский Медицинский Сервер / Медицинский центр НОРДВЕСТ / Центр гематологии и онкологии Клиники НордВест
Центр гематологии и онкологии Клиники НордВест
Клиника гематологии и онкологии проводит иммунотерапию, высокодозную химиотерапию с проведением пересадки стволовых клеток, диагностику и консервативную терапию новообразований, имплантацию подкожных инфузионных порт-систем, вакцинацию против опухолей, современную терапию обезболивания, проводит паллиативное лечение, психоонкологию, диетотерапию, лечебный спорт.
Рекомендации по поводу терапии даются вместе с Междисциплинарным опухолевым центром. Это учреждение – коллектив известных экспертов онкологов: рентгенологов, гатсроэнтерологов; хирургов; радиоонкологов и врачей других специальностей.
Команда докторов может разъяснить пациенту процесс процедур диагностики и оказать нужную поддержку на разных этапах терапии. В отделении проводят разные немедицинские услуги: спортивные, как, к примеру, занятия на выносливость, тренинги - индивидуальный и групповой, искусство жизни, музыка, обеспечение медицинского обслуживания в отпуске и др.
В 2011 году клиника была включена в список центров Европейского общества онкологии медицины в сфере паллиативной помощи и онкологии.
Иммунотерапия
Как и при иных болезнях, немаловажную роль играет то, в каком состоянии иммунитет. Для того чтобы выздороветь нужно чтобы активизировались личные защитные ресурсы организма и направились на борьбу с новообразованиями.
Что касается иммунотерапии рака, то здесь имеется в виду введение в организм биологических препаратов против опухолей. К таким препаратам относятся моноклональные антитела и цитокины. После того как они попадают в организм, начинается борьба со злокачественными клетками, перекрывая систему питания опухолевого процесса. Когда прекращается рост опухоли блокируется и злокачественность процесса. Иммунотерапия раковой опухоли не оказывает побочных эффектов. Что не скажешь про химиотерапию и облучение. Препараты против опухолей изготавливают для каждого больного индивидуально. Для этой цели применяют биоматериал, который содержит клетки самого опухолевого образования. Для того чтобы создать вакцину можно собрать материал у доноров. Вещество, которое получено, вводят в организм больного.
Для лечения пациентов при иммунотерапии применяют препараты:
- гамма-интерфероны, которые способны уничтожать клетки опухоли;
- цитокины, передающие информацию между иммунными клетками;
- моноклональные антитела, способные обнаружить и уничтожить клетки рака;
- интерлейкины, переносящие информацию о том есть ли клетки рака в организме;
- Т-хеллеры, являющиеся высокоактивными иммунными телами, которые применяются для терапии клеток;
- TIL-клетки, получаемые в условиях лаборатории из опухолевой ткани больного или же ее метастазов. После этого клетки выращиваются и обрабатываются особым методом;
- дендритные клетки, получаемые из клеток-предшественников крови, они при смешивании со злокачественными клетками учатся их обезвреживать;
- моноклональные антитела, которые могут находить и убивать клетки рака;
- вакцины против рака, получаемые из материала опухоли.
При этом применяются или клетки рака, которые не могут размножаться или антигены опухолевого новообразования, они при введении в организм способны стимулировать выработку противоопухолевых антител. Это только главные препараты, более всего эффективные, применяются иногда в комбинации с иными веществами.
Химиотерапия
Схема химиотерапии разрабатывается индивидуально для каждого пациента в зависимости от стадии и типа опухоли. Цель химиотерапии:
- уменьшение размера опухолевого образования, получить нужные условия для операции;
- замедление роста клеток опухоли и уничтожение новообразования, которое может давать метастазы в иные органы и ткани организма;
- уничтожение клеток рака, которые не были удалены при операции.
Химиотерапия, как правило, назначается вместе с лучевой терапией или хирургическим лечением. Некоторым больным в клинике показана химиотерапия перед операцией для того чтобы уменьшить размер опухоли, другим - наоборот после хирургии или лучевого лечения для того, чтобы разрушить оставшиеся раковые клетки.
Проводят курс химиотерапии многими методами:
- в артерию, которая проникает в опухоль;
- в центральную вену, при этом препарат вводят через катетер, как правило, в подключичную вену больших размеров;
- перорально, лекарство больной должен принимать через рот в виде капсул или таблеток;
- местно: лекарство накладывают на кожу как мази или растворы;
- в виде инъекций в ткани мышц, под кожу или в опухоль.
- в плевральную полость, брюшную полость, мочевой пузырь, спинальную жидкость.
Обычно препараты в клинике вводят внутривенно. Иногда химио-состав вводят через катетер в вену или артерию в течение нескольких суток постоянно. При этом контролируется количество полученного лекарства на протяжении всего курса. Для этой цели применяют специализированный насос.
Насколько продолжительна процедура зависит от того какой тип рака, какие лекарства применяются, какова цель назначения и реакция организма больного. В какое время принимать препарат решает только врач. Вводят препараты каждые неделю, день или месяц. Обычно длится курс на протяжении пяти дней, с перерывом в двадцать один день. Этот перерыв нужен пациенту для отдыха. Многие доктора советуют повторить курс химиотерапии в первые 1.5 года после терапии для того чтобы болезнь не проявилась снова.
Обезболивающая терапия
Болью является один из симптомов развития рака. При опухоли боль становится хронической и может прогрессировать по мере роста опухолевого образования и менять жизнь человека, приводя к тому, что человек становится нетрудоспособен и у него теряется интерес к жизни. По этой причине бороться с болью необходимо. Терапия обезболивания в клинике включает в себя: рефлекторное влияние на боль и электролечение; гармоничное влияние на психоэмоциональное состояние больного; лечение боли при помощи природных немедикаментозных средств.
В курс гармоничного влияния на психику человека являются такие процедуры как:
- Аутотренинг: занятия психотерапевтического характера, которые пациент проводит сам;
- Применение психотерапии и способов нейролингвистического программирования при помощи специалиста;
- Поддержка социального и психического плана в непростые дни для того чтобы предотвратить депрессивные состояния;
- Использование семейной терапии со второй половиной или родственниками;
- Применение психоэнергетического лечения - большого подхода для восстановления энергетических процессов и гомеостаза в головном мозгу.
Инфузионная порт-система
Порты – это подкожные катетеры, применяемые для длительного доступа к артериям или к венам и полости тела, к примеру, в брюшную полость или же эпидуральное пространство. Часто порт-системы применяют как центральный венозный катетер. Порт-система способна обеспечить введение инфузий, например, химиопрепаратов онкопациентам, переливания крови, парентерального питания, внутривенного введения, повреждающие периферийные сосуды.
Имплантируют порт-системы в клинике в случае:
- Проведения химиотерапии; при многочисленных переливаниях крови;
- При парентеральном питании;
- При многократных внутривенных инъекциях.
В корпусе порт-системы находится катетер, вводимый в сосуд больших размеров. Обычно в подключичную или яремную вену и камеры, которая вшивается под кожу. В камере есть силиконовая мембрана. Через нее вводятся лекарственные препараты.
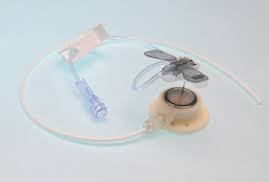
Для пункции порта применяют специальную иглу Губера. У этой иглы необычная форма острия, которая исключает повреждение силиконовой мембраны. Плюсы применения порт-системы заключаются в возможности избегания многочисленного прокалывания периферийных вен. Это исключает воспаления мест прокола, при порт-системе исключается вероятность введения инфузий мимо вены.
Главный врач отделения - Эльке Йегер
 Доктор Йегер родилась 20 -ого января 1961-ого года в городе Майнц, замужем, есть трое детей. С 1966 по 1979 года обучалась в начальной школе и гимназии. С 1979 по 1985 получила медицинское образование в университетах городов Вюрцбург, Майнц, Кельн. В 1986 году получила ученую степень кандидата мед. наук по медицине внутренних органов, в университете Ю. Максимилиана. В городе Вюрцбург. С 1986 по 1987 года работал младшим ординатором в отделении патологии медицинской клиники Гутенберга при университете в городе майнц. С 1987 по 1992 года работал младшим ординатором медицинской клиники Гуттенберга при университете в городе Майнц.
Доктор Йегер родилась 20 -ого января 1961-ого года в городе Майнц, замужем, есть трое детей. С 1966 по 1979 года обучалась в начальной школе и гимназии. С 1979 по 1985 получила медицинское образование в университетах городов Вюрцбург, Майнц, Кельн. В 1986 году получила ученую степень кандидата мед. наук по медицине внутренних органов, в университете Ю. Максимилиана. В городе Вюрцбург. С 1986 по 1987 года работал младшим ординатором в отделении патологии медицинской клиники Гутенберга при университете в городе майнц. С 1987 по 1992 года работал младшим ординатором медицинской клиники Гуттенберга при университете в городе Майнц.
С 1992 по 2003 являлась ведущим старшим доктором клиники гематологии и онкологии в клинике Нордвест. В 1992 году повысила квалификацию и сдала экзамен по медицине внутренних органов. В 1997 году повысила квалификацию и сдала экзамен по предмету гематология-онкология. В 1997 году получила степень доцента по специальности медицина внутренних органов. В 2007 - ом году прошла переподготовку по паллиативной медицине и реабилитации пациентов.
В 1992 году участвовала в обмене опытом по пересадке костного мозга в Исследовательском центре злокачественных опухолей, в США. С 1992 года провела многочисленные исследования клинических фаз на обнаружение клеток рака. С 1992 года провела большое количество экспериментальных и клинических исследований клеточной иммунологии к антигенам у больных с гематологическими и онкологическими болезнями. В этих исследованиях определялись некоторые Т-клетки опухолевых антигенов, разные антигенные детерминанты. С 1996 года провела много различных иммунологических исследований спонтанной резистентности иммунитета к разных антигенам опухоли. Доктор Эльке также провела много экспертиз для разных организаций в Германии, как, к примеру, для «Немецкого научно-исследовательского общества» и др. Также занималась экспертизой рукописей для разных специальных журналов, как, к примеру «Nature Medicine» и др. Является экспертом в Немецком онкологическом обществе. Принимает участие в таких обществах: в Немецких обществах иммунологии, гематологии, онкологии; Европейском обществе медицинской онкологии; состоит в Комиссии Паллиативной медицины Гессена и Комиссии Внутренней онкологии.