Русский Медицинский Сервер / Медицинский центр НОРДВЕСТ / Клиника анестезиологии НордВест
Клиника анестезиологии НордВест
Клиника анестезиологии, обезболивающей терапии и оперативной интенсивной медицины НордВест
Специалисты клиники проводят около восьми тысяч наркозов каждый год. используются современные методы региональной и общей анестезии, новое оборудование, амбулаторный наркоз.
Наблюдение за пациентом осуществляется круглосуточно: мониторинг разных функций организма, интенсивная терапия, способы компенсировать работу органов, терапия системы кровообращения, способы компенсирования работы почек, питание, физиотерапия.
В клиники используют послеоперационные катетерные методы для обезболивания, насосы для проведения анальгезии.
В клинике: предотвращают переливание крови донора, то есть проводят бескровную хирургию, управляют температурой, сдается кровь в день оперативного вмешательства промывание, сбор и возврат крови из раны, контроль артериального давления, проводят мероприятия для стабилизации свертывания крови.
Общая анестезия
В клинике проводят общую анестезию, эта процедура, которая проводится при помощи фармакологических средств, и которая характеризуется потерей сознания. Подавляются функции рефлекторные, а также реакции на различные раздражители. Благодаря чему выполняются разные оперативные вмешательства без разных последствий для организма, и проводится полная амнезия времени оперативного вмешательства.
При наркозе устраняются реакции на болевые раздражители, угнетение сознания имеет небольшое значение.
В процедуру общей анестезии включены и смешанные методики. К примеру, атаралгезия, нейролептаналгезия. Но сам термин наркоз все также широко используется, например, в словосочетания, к примеру, базис-наркоз или вводный наркоз.
Когда еще только развивался способ общего обезболивания при оперативных вмешательствах, использовали только один наркотический агент, то есть проводился мононаркоз. Это нужно было чтобы создать в организме высокую концентрацию наркотического вещества для того чтобы обеспечить при помощи него все нужные компоненты общей анестезии: обезболивания: сна, арефлексии, а также расслабления мышц. В итоге наблюдались осложнения, которые были связаны с передозировкой вещества или его действием. Развиваться способы общей анестезии начались с того времени как были созданы и внедрены методы, которые были основаны на смешанном использовании двух или пары препаратов для того чтобы снизить дозу, а значит и токсичность каждого из них.
Комбинированная общая анестезия
С момента развития учения об общей анестезии начали разрабатывать смешанные способы, которые включают в себя применение вместе с наркотическими агентами психотропных, анальгезирующих средств и миорелаксантов.
Преимуществами смешанной анестезии перед проведением мононаркоза являются минимальная токсичность. Обеспечение всех нужных компонентов анестезии при помощи средств со свойствами без нарушения функций, которое свойственно мононаркозу. Есть пара теорий наркоза, трактующие механизм того что развивается общая анестезия. До этого времени ни одна из теорий не объясняет сложность процессов и эффектов, которые лежат в основе наркоза.
Есть неингаляционные и ингаляционные методы общей анестезии. Ингаляционные методы применяют для ввода газообразных паров летучих наркотических веществ через дыхательные пути. Неингаляционные методы вводятся внутривенно, ректально, внутримышечно при помощи разных фармакологических средств. Применяются и способы влияния на центральную нервную систему или ее периферические отделы.
Возможно, комбинировать два и более ингаляционных наркотических средства. А также ингаляционные и неингаляционные препараты: кетамин, барбитурат, оксибутират натрия с фторотаном и закисью азота. До того как вводится главное наркотическое средство или вместе с ним используют другое для того чтобы уменьшить дозу первого. Речь идет о базис-наркозе главным средством.
Показания к общей анестезии
Как именно выбирать средства для того чтобы определить особенности состояния пациента и операция которая предстоит. Внутриполостные операции делают при комбинированной анестезии с искусственной вентиляцией легких. Операции малого и среднего объема проводятся в случае самостоятельного дыхания пациента на фоне разных типов мононаркоза или смешанной анестезии.
При регионарной анестезии применяют три способа: эпидуральная, спинальная, проводниковая.
Спинальная анестезия
В случае анестезии на какое-то время выключают проводящие боль нервы в каких-то местах. Для этой цели обезболивающее лекарство вводят в каком-то месте позвоночника недалеко от данных нервов. Обычно укол в этом случае не приносит никаких неприятных ощущений, ведь место пункции перед этим обезболено.
Что касается спинальной анестезии с анестезиологом до того как будет проводиться операция вы можете посмотреть фотографии техники спинальной анестезии. Для того чтобы выполнить данный метод применяют разные положения больного: или лежа или сидя на боку. Выбирает нужное положение для того чтобы выполнять спинальную анестезию доктор-анестезиолог. Этот врач и тот, кто его ассистирует, будет объяснять пациенту, какое нужно принять положение тела. Для того чтобы быстро и безопасно выполнить этот тип обезболивания врач скажет не двигаться и менять вам положение тела при манипуляции доктора.
После того как обрабатываются места инъекции при помощи специального дезинфицирующего раствора доктором не проводится укол обезболивания места пункции. После этого уже выполняют манипуляцию.
Как правило, проводят спинальную анестезию при отсутствии неприятных ощущений, это проводится около пятнадцати минут. После того как выполнят спинальную анестезию и вводят обезболивающее средство можно почувствовать небольшое покалывание в ногах, ощущение разливающегося тепла. Это норма. Не нужно бояться этих ощущений. После этого может почувствоваться, что ноги стали тяжелее и непослушнее. После этих ощущений пропадает чувство боли после соприкосновения острыми предметами в месте, в котором выполняют оперативное вмешательство.
Иногда, если выполняют спинальную анестезию можно почувствовать покалывание, многие пациенты описывают это, как будто током стрельнуло.
Плюсами этого типа обезболивания являются:
- Уменьшаемое количество крови, потерянной при оперативном вмешательстве
- Риск развития осложнений после оперативного вмешательства меньше. К таким осложнениям относят тромбообразование, тромбоэмболию легочной артерии.
- Нежелательные эффекты на легкие и сердце, связанные с анестезией меньше.
- После проведения оперативного вмешательства пациент не чувствует боли. Отсутствует чувство тошноты, слабости, рвоты.
Ограничений для приема напитков и пищи в период после операции нет.
Когда проводят спинальную анестезию можно общаться с анестезиологом и хирургом. До, при операции и после нее.
Доктор, проводящий анестезию, может вызывать сноподобное состояние. При этом вводятся разные лекарственные препараты в вену. Но это делать не рекомендуется.
Иногда, несмотря на то, что выполнена спинальная анестезия, может проводиться общее обезболивание, например:
- При неработающей спинальной анестезии
- При операции, которая оказалась слишком сложной
- При мнении анестезиолога что уровень обезболивания, полученный пациентом, мал для того чтобы выполнять оперативное вмешательство.
- В случае, когда оперативное вмешательство оказалось более сложным, чем это ожидалось ранее.
Полостью восстанавливается чувствительность в теле на протяжении от полутора до четырех часов. Все зависит от вида используемого препарата.
Нужно попросить медперсонал оказать помощь вам в случае первой попытки встать после того как окончится анестезия в первые сутки, например голова кружиться. Через тридцать-шестьдесят минут после того окончится оперативное вмешательство можно попить напитки, вечером принимать пищу, которая легко усваивается, если это согласовано с врачом-хирургом.
Эпидуральная анестезия
Данный способ региональной анестезии, при которой лекарственный препарат через катетер вводится в место, которое расположено вдоль позвоночника. В месте поясницы. Это место и называется эпидуральным пространством, поэтому и называется анестезия. Проводят эпидуральную анестезию и при естественных родах, но и при кесаревом сечении.
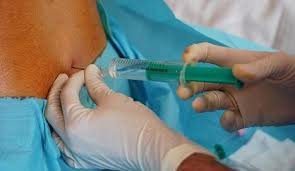
После того как проводится инъекция теряется общая или болевая чувствительность, расслабляются мышцы. В итоге больной не ощущает болей. Поначалу в нижнюю часть спины вводится обезболивающее лекарство, после этого в межпозвоночное пространство, которое называется эпидуральным. Через пологую иглу вводят катетер, выводят который вдоль спины. Через плечо.
Что касается принципа эпидуральной анестезии, то он такой же, как в случае местного наркоза. Препарат, который проникает через твердую оболочку спинного мозга, влияет на его корешки, а также нервные окончания. В итоге блокируют болевые импульсы.
Введение эпидуральных препаратов
Есть три метода обезболивания. К таким относят:
- Введение смеси лекарств для того чтобы снимать болевые импульсы. Когда закончится влияние препарата, доктор может решить ввести нужное количество, учитывая еще на один-два часа.
- Анестезия. Этот метод применяют в некоторых больницах. При данном способе непрерывно вводится препарат. Иной конец катетера, который вводится, подключают к насосу, который постоянно подает лекарственный раствор. Если нужно можно вводить более сильное лекарство.
- Применение комбинированной анестезии. Этот метод состоит в том, что вводится небольшая доза препарата, который оказывает быстрое влияние. Анестезиологом устанавливается катетер и готовится препарат, который вводят когда это нужно сделать.
Проводится эпидуральная анестезия при родах, в любое время. Но самой желанной среди больных она является, когда шейка матки раскрыта уже на шесть сантиметров. Схватки становятся непрерывные и сильные. Когда доктор считает нужным вводить окситоцин, больной проводит анестезию. При помощи данного препарата схватки становятся сильнее. В итоге шейка матки начинает раскрываться. Анестезию в этом случае нужно проводить ведь окситоцин может привести к схваткам и быстрым родам.
Анестезия проводится при введении катетера до того как родился ребенок. Бывает, что случается, когда нужно применить процедуру и после родов. К примеру, когда нужно наложить швы. Анестезию нужно проводить тогда, когда есть разные патологии беременности. И если больная сама захотела рожать, применяя препараты от боли.
Преимущества эпидуральной анестезии
Данный способ наиболее сильный для проведения обезболивания родов. Анестезия действует быстро. С того времени как установлен катетер до момента обезболивания проходит не более чем сорок минут. Женщина при этом в сознании, она чувствует схватки, но не испытывает боли. Когда повышается давление, анестезия может благотворно влиять, снижаться будет давление. Когда доктором принимаются решения о том, что нужно проводить кесарево сечение, становится ощутимее влияние эпидуралки.
Проводниковое обезболивание
Самым новым способом местной анестезии в хирургической стоматологии и челюстно-лицевой хирургии является проводниковое обезболивание. Цель данного метода заключается в том, что раствор анестетика способен орошать не окончание чувствительных нервов, как в случае инфильтрационной анестезии. Когда нервный ствол или его ветви находятся на расстоянии от места, где будут проводить операцию. Применяют проводниковое обезболивание в ЧЛО таким образом, что на поверхности лица и в полости рта находятся опознавательные пункты для того, чтобы точно определить места, где расположены нервы и его ветви, которые подлежат влиянию анестетика. Анестезию обеспечивают, выключая болевую чувствительность на большом участке нижней или верхней челюсти.
На верхней челюсти широко используются способы анестезии, которые заключаются в обезболивании носонебного нерва у резцового отверстия. Эту анестезию нужно проводить в детском возрасте. К таким типам относятся вывихи и переломы, терапия кариеса и его осложнений, коррекция аномалий уздечки верхней губы, удалении сверхкомплексных зубов, терапии радиокулярных кист и аномалий прикуса и др.
На нижней челюсти, напротив, по причине ограниченности всасывания сильным способом считается проводниковая анестезия.
Сразу нужно отметить, что на новом этапе развития анестезиологии проводя процедуру травматичного или большого вмешательства, выполняется под наркозом. По этой причине проводниковое обезболивание в детском возрасте имеет более ограниченное применение.
При изучении проводниковой анестезии нужно запомнить, что она может быть: базальной, центральной, так как раствор обезболивания подводят к основанию черепа. Там выходит один из стволов тройничного нерва. Периферической, когда раствор подводят к целевому пункту, ветвей главного ствола. При проведении внутриканально, в этом случае кончик иглы входит в костный канал и внеканально. В этом случае игла подходит к устью канала.
Проведение проводникового обезболивания у детей
Этот способ обезболивания используют только у деток шести-двенадцати и двенадцати-пятнадцати лет. Когда удаляются постоянные зубы на наличие постоянных и временных зубов, а также при иных операциях. Проводниковую анестезию деткам проводят только в исключительных случаях.
Терминальная и поверхностная регионарная анестезия
К способам анестезии относят терминальную и поверхностную и методы регионарной анестезии.
При терминальной и поверхностной анестезии наносят на кожу или слизистые поверхностно в виде мази, спрея, геля, применяют в стоматологии, офтальмологии, урологии, в случае лор-болезней. В случае терапии трофических язв и др. В этом случае применяют разные препараты. У детей для того чтобы проводить безболезненную пункцию вен применяют специальный крем.
Вначале при помощи тоненькой иглы вводят анестетик внутрикожно, при этом образуется лимонная корочка. После чего используя длинную иглу можно выполнить инфильтрацию тканей слоями. В итоге блокируют нервные окончания в месте оперативного вмешательства. Для этого типа анестезии применяют растворы, имеющие концентрацию 0.125-0.5%. Анестезию по Вишневскому заключается в использовании метода ползучего инфильтрата. При образовании лимонной корочки, хирургом туго нагнетается раствор анестетика в подкожную-жировую клетчатку. Эта анестезия строго послойна. При этом применяют разные препараты.
Инфильтрационная анестезия
При данном типе обезболивания используют инъекцию анестетика в месте операционного поля. Поначалу при помощи тоненькой иглы анестетик вводят внутрь кожи. При этом образуется лимонная корочка.
Если после проведения оперативного вмешательства не получится пить лекарственные препараты перорально, лекарства вам будут вводить именно в кровь через венозную канюлю. Препараты для обезболивания вводятся внутривенно с использованием насоса для анальгезии, действие его контролируют самим пациентом. Этот аппарат помогает больному самостоятельно регулировать применение препаратов от боли. Обычно его примеряют после проведения обширных и оперативных вмешательств. Насос для регулирования анальгезии как правило применяют для того чтобы вводить апиоиды. Влияние их сильнее, чем у нестероидных противоспалительных средств. Побочными эффектами опиоидов считаются зуд, сонливость, рвота и тошнота. Отсутствует опасность передозировки препарата, ведь насос может программироваться соответственно всем вашим потребностям. Насос для анальгезии не ограничивает свободу передвижения. При помощи специального мешочка можно повесить его на плечо.
Главный врач клиники - Оливер Хаблер
Оливер Хаблер является главным врачом кафедры анестезиологии, интенсивной оперативной медицины и терапии для обезболивания. Центральное направление клинических исследований доктора – разработка и развитие программ по минимизированию переливания крови донора при больших операциях и при лечении в отделениях интенсивной терапии. Другой важной сферой исследований доктора является сбор сведений для того чтобы снизить риски осложнений анестезии, разработка интенсивной медицинской концепции терапии тяжелого сепсиса и септического шока и антибактериальное лечение в случае опасных инфекций.
Хаблер – активный член комиссии по переливанию и свертыванию крови в европейском обществе анестезиологии, а также член совета директоров и один из руководителей международной сети занимающейся развитием альтернативных средств для трансфузии. Цель его – обучать практических врачей современным способам современной трансфузиологии.
С 1983 по 1984 года профессор учился в Свободном университете Брюсселя. С 1984 по 1990 года учился в университете имени Людвига Максимилиана. С 06. 12. 1990 г. года защитил диссертацию по теме: Мюнхенский университет имени Людвига, карцинома яичек у детей и подростков. В 1999 году анестезиолог. В 2002 году получил диссертацию анестезиология интенсивной медицины. В 2005 году профессору оказали скорую медицинскую помощь. В 2003 году стал руководящим врачом скорой помощи. В 2000 году стал доцентом. С 09. 11. 2004 – работал профессором внутренней медицины и анестезиологии в университете имени Гете. С 2006 года работал главным врачом кафедры оперативной интенсивной медицины и обезболивающего лечения больницы Норд-вест. В марте 2009 – мае 2011 года являлся заместителем главного врача больницы Нордвест. С июня 2011 года являлся главным врачом больницы Норд-вест.
Главные направления клинических и научных исследований:
- Минимизация или предотвращение переливаний донорской крови, при оперативных вмешательствах огромными кровопотерями.
- Применение спинномозговой и периферической проводниковой анестезии при оперативной терапии.
- Использование мультимодальных интенсивных медицинских программ при лечении тяжелого сепсиса и септического шока.
- Проведение исследования механизмов и границ толерантности анемии; оксигенации тканей и функции органов при различных проявлениях острой анемии.
- Применение антибактериального лечения при жизненно опасных инфекциях. Проводят анестезию при хирургических оперативных вмешательствах печени: трансплантации, резекции печени, сосудистой хирургии и травматологии. Разрабатываются концепции ускоренной анестезии. Разрабатываются и применяются смешанные подходы к тому, что сокращаются периоперационные кровопотери и периоперационное переливание крови донора.