Международный Бюллетень: Менопауза

№ 2000/2
март, 2000 год
Остеопороз
Принятое в настоящее время в международной практике определение остеопороза было сформулировано на конференциях в Копенгагене (1990 г.) и Гонконге (1993 г.) следующим образом: "Остеопороз - это системное заболевание скелета, характеризующееся снижением массы костей и микро нарушениями в архитектонике костной ткани, которые приводят к значительному увеличению хрупкости костей и возможности их переломов" (1).
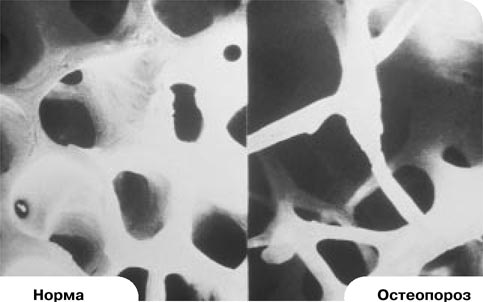
Как правило, диагноз "остеопороз" ставится только после того, как происходит перелом кости, как правило, это происходит в пожилом возрасте. Однако "доклинические" изменения в костной ткани начинаются задолго до этого грозного проявления остеопороза.
У женщин в климактерическом периоде дефицит половых гормонов способствует резкому падению костной массы, которое особенно активно протекает в первые годы наступления менопаузы: в этот период женщина теряет 5-8 % костной массы ежегодно.
Гормонотерапия в постменопаузе остается терапией выбора для профилактики и лечения постменопаузального остеопороза. Гормональная заместительная терапия оказывает положительное влияние на массу костной ткани. В целях профилактики остеопороза назначение гормональных препаратов показано в течение 5-8 лет постменопаузы.
Менопауза и остеопороз (2)
Среди жительниц г. Москвы остеопороз поясничных позвонков в популяции женщин 50-ти и более лет выявлен у 23,6 %. Частота же костных переломов у женщин в возрастной группе 50-54 года возрастает в 4-7 раз в сравнении с мужчинами аналогичного возраста и продолжает повышаться в более старших возрастных группах. Среди женщин, перенесших костные переломы, остеопороз обнаруживаетсЯ в 70 % случаев.
Особенно велика потеря костной ткани в ранней постменопаузе, когда масса губчатого вещества позвоночных отростков снижется в год на 5 %, а кортикального слоя Р на 1,5 %.
К 75 годам у половины всех женщин, не принимающих ЗГТ обнаруживаются выраженные признаки остеопороза.
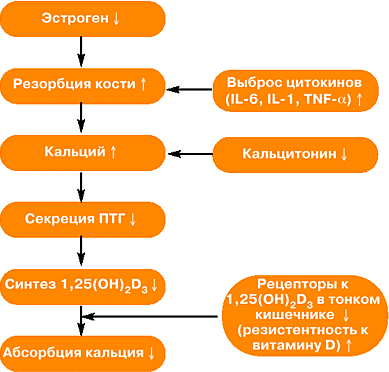
Дефицит половых гормонов в климактерии может оказывать и прямое, и опосредованное влияние на состояние костной ткани.
Дефицит эстрогенов и остеопороз (3)
Постменопаузальный остеопороз: принципы заместительной гормонотерапии
В.П. Сметник (4)
Постменопаузальный остеопороз (ПМОП) относится к первому типу первичного остеопороза и в структуре первичного остеопороза составляет 85 %.
При ПМОП у каждой третьей-четвертой женщины в возрасте 50-55 лет и старше наблюдаются переломы костей (чаще всего перелом лучевой кости, позвонков, шейки бедра). Наиболее часто страдают позвонки, переломы которых составляют 50 % всех переломов.
У 70-летних женщин выявляются рентгенологические признаки переломов тел позвонков, которые приводят к дорсальным кифозам. У нелеченных женщин в постменопаузе можно ожидать снижение роста в среднем на 6,4 см. Переломы шейки бедра возникают через 10-15 лет после менопаузы.
Принято считать, что ведущую роль в развитии ПМОП играет возрастное снижение и "выключение" функции яичников и соответственно снижение синтеза женских половых гормонов.
Исследуя в динамике менструального цикла маркеры костного ремоделирования, Prior et al (1990) показали, что в первой фазе цикла преобладает резорбция, во второй - образование костной ткани.
Скорость потери костной массы играет важную роль в развитии постменопаузального остеопороза. При быстрой потере костной массы в течение первого года менопаузы может теряться от 3 до 10 %, а в течение второго-третьего года постменопаузы - 6-14 %.
Помимо ранних нарушений в трабекулярных костях, дефицит половых гормонов приводит к ускорению костной резорбции и нарушению внутренней архитектуры в кортикальных костях.
Поскольку при ПМОП в костях доминируют процессы резорбции,
первой линией профилактики и лечения ПМОП являются антирезорбтивные средства, к золотому стандарту антирезорбтивных средств относятся:
- препараты женских половых гормонов,
- кальцитонин,
- бифосфонаты,
- антиэстрогены.
ЗГТ наряду с благоприятным влиянием на костную ткань обладает системным влиянием на другие органы и ткани:
- уменьшение типичных климактерических симптомов у 90-95 % женщин;
- улучшение течения депрессии, развившейся с наступлением менопаузы или после овариэктомии;
- снижение частоты урогенитальных расстройств;
- улучшение состояния волос, кожи и мышечного тонуса и суставов;
- первичная и вторичная профилактика ИБС и инфаркта;
- у женщин после перенесенного инфаркта миокарда снижение риска рецидивов на 50-80 %;
- снижение частоты болезни Альцгеймера на 30 %;
- снижение частоты рака толстой кишки на 30-40 %.
Заключение
Таким образом, дефицит эстрогенов способствует развитию ПМОП, при котором в первую очередь поражаются трубчатые кости. Заместительная гормонотерапия является патогенетической профилактикой и терапией ПМОП. Продолжительность ЗГТ составляет 5 и более лет. При противопоказаниях для ЗГТ используются другие виды антирезорбтивной терапии: бифосфонаты, кальцитонин, эстрогены.
| Факты о взаимосвязи между половыми гормонами и костной тканью: |
|
| В настоящее время разработаны следующие основные положения об использовании ЗГТ: |
|
Фемостон: надежная защита от остеопорза (5)
Достаточно определенно установлено, что с помощью заместительной гормональной терапии (ЗГТ) можно предупредить потерю костной ткани у женщин с эстрогенной недостаточностью при кратковременном идлительном применении. При этом пероральный и трансдермальный способы назначения гормонов являются одинаково эффективными в плане предупреждения потери костной ткани. В большинстве подобныхисследований группы женщин, которым впервые начинали проводить ЗГТ, сравнивались с группами, принимавшими плацебо или остававшимися безлечения. Остается, однако, неизвестным, в какой степени продолжение ЗГТ может влиять на плотность костной ткани(ПКТ) у женщин, которые уже ранее получали ЗГТ. В данном проспективном исследовании проводилось сравнение измененийПКТ у женщин, находящихся вранней постменопаузе, которые уже получали терапию препаратами конъюгированных конских эстрогенов в дозе 0,625 мг в день и далее переводились на прием 17b-эстрадиола по 2 мг в день, с группой женщин, которым раньше ЗГТ никогда не назначались, и которые впервые начинали принимать 17b-эстрадиол по 2 мг вдень.
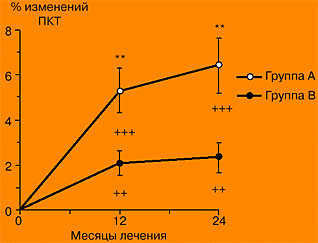
В проспективное сравнительное исследование было включено 48 здоровых женщин в ранней постменопаузе. У 29 женщин ЗГТ раньше никогда не проводилась (группа А), в то время как 19 женщин уже применяли ЗГТ (группа В) (препараты конъюгированных конских эстрогенов, 0,625 мг в день; средняя продолжительность - 2,2±1,5 лет). Обе группы женщин - и продолжающие ЗГТ, и впервые начавшие ее - получали микронизированный 17b-эстрадиол по 2 мг в день в комбинации с дидрогестероном (Дюфастоном) (10 мг/день) в течение первых 14 дней каждого цикла. Определение ПКТ с использованием двухрежимной рентгеноабсорбциометрии проводили в поясничных позвонках и в проксимальных отделах бедренной кости. При этом фиксировали исходный уровень ПКТ, а также изменения через 12 и 24 месяца лечения. В группе А выявлено значительно большее увеличение ПКТ поясничных позвонков через 12 месяцев (на 5,3±4,6 %) по сравнению с изменениями в группе ‚ (на 2,1±2,1 %), через 24 месяца лечения эти различия сохранялись (группа А, 6,4±5,2 %; группа В, 2,3±2,6 %; в обоих случаях p<0,01). ПКТ шейки бедра и треугольника Ward значительно увеличивалась в обеих группах. У женщин группы А отмечалась корреляция изменений ПКТ через 12 месяцев (r=-0,67, p<0,01) и через 24 месяца лечения (r=-0,59, p<0,05) по сравнению с исходным уровнем. По итогам работы можно сделать заключение, что, согласно полученным результатам, впервые назначаемая ЗГТ, проводимая путем назначения микронизированного 17b-эстрадиола (2 мг) в сочетании с Дюфастоном (10 мг/день) в течение первых 14 дней каждого цикла, сопровождается увеличением ПКТ. Возрастание ПКТ наблюдается также и у женщин, которые ранее уже получали ЗГТ и были переведены на исследуемый режим.
| Рис. 1. Процентные изменения ПКТ в поясничных позвонках (L2-4) по месяцам. | |
| Группа А: женщины, впервые начавшие прием 17b-эстрадиола (2 мг); группа В: женщины, переведенные на 17b-эстрадиол (2 мг). ** p<0,01 - различия между группой А и группой В; +++ p<0,01 Р различия в группе по сравнению с исходным уровнем. |
 |
| Рис. 2. Процентные изменения ПКТ в шейке бедра по месяцам. | |
| Группа А: женщины, впервые начавшие прием 17b-эстрадиола (2 мг); группа В: женщины, переведенные на 17b-эстрадиол (2 мг). ++ p<0,01 Р различия в группе по сравнению с исходным уровнем; + p<0,05 Р различия в группе по сравнению с исходным уровнем. |
Влияние ЗГТ и ПКТ при кратковременном и длительном применении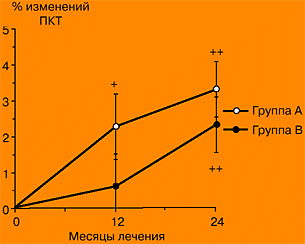 |
Литература
- Consensus development conference: prophylaxis and treatment osteoporosis. Am. J. Med., 1993; 94: 646-650.
- В.И. Кулаков с соавт. Менопаузальный синдром, М., 1996.
- М.А. Дамбахд, Е. Шахт. Остеопороз и активные метаболиты витамина Д. Basl, 1996.
- В.П. Сметник. Постменопаузальный остеопороз: принципы заместительной гормонотерапии. // Остеопороз и остеопатии, 1998, №2, стр. 2-8.
- B. Lees, M. Pugh, N. Siddle, J. C. Stevenson. Changes in Bone Density in Women Starting Hormone Replacement Therapy Compared with those in Women Already Established on Hormone Replacement Therapy.