Лапароскопическая резекция поджелудочной железы у детей с солидной псевдопапиллярной опухолью
ЛАПАРОСКОПИЧЕСКАЯ РЕЗЕКЦИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ У ДЕТЕЙ С
СОЛИДНОЙ ПСЕВДОПАПИЛЛЯРНОЙ ОПУХОЛЬЮ
Ю.Ю. Соколов, С.В. Стоногин, О.Я. Поварнин, В.А. Алейникова,
Е.В. Тимохович, А.Л. Леонидов, Л.П. Катасанова, Т.Р. Лаврова
Кафедра детской хирургии РМАПО,
Тушинская городская детская больница г. Москвы
Солидная псевдопапиллярная опухоль поджелудочной железы
относится к доброкачественным или низко злокачественным эпителиальным
новообразованиям, поражающим преимущественно девочек и женщин молодого возраста.
Впервые подобная опухоль была описана Frantz в 1959 году у 2-х летнего ребенка,
погибшего в ходе выполнения панкреатодуоденальной резекции. Частота
встречаемости данной опухоли составляет 0,2 – 2,7% от всех неэндокринных
опухолей поджелудочной железы. За последние 50 лет в литературе было
опубликовано около 450 наблюдений солидной псевдопапиллярной опухоли
поджелудочной железы, из них у 78 детей и подростков в возрасте до 16 лет.
Происхождение солидной псевдопапиллярной опухоли поджелудочной железы остается
неизвестным. Было высказано предположение о том, что данная опухоль развивается
из плюрипотентных эмбриональных стволовых клеток. В случаях радикальной резекции
прогноз благоприятный. К настоящему моменту в мировой литературе имеется
описание только 3-х клинических наблюдений лапароскопической резекции
поджелудочной железы у детей с солидной псевдопапиллярной опухолью.
В связи с низкой частотой встречаемости данной патологии описание единичных
клинических наблюдений могут представлять большой практический интерес для
детских хирургов. За последние 2 года нами по поводу солидной псевдопапиллярной
опухоли были выполнены две лапароскопические резекции поджелудочной железы.
Клиническое наблюдение 1. Больная Б., 14 лет, поступила в экстренном порядке с
болями в верхних отделах живота и рвотой. В лабораторных и биохимических
анализах отклонений от нормы не отмечено. При ультразвуковом исследовании и
компьютерной томографии в области перешейка ПЖ выявлен опухолевый узел размерами
65х55х50 мм с неровными контурами, тонкой капсулой и гипоэхогенными включениями.
С диагнозом «опухоль поджелудочной железы» больная была оперирована: выполнена
лапароскопическая сегментарная резекция поджелудочной железы с наложением
дистального панкреатогастроанастомоза (рисунок 1а, б).
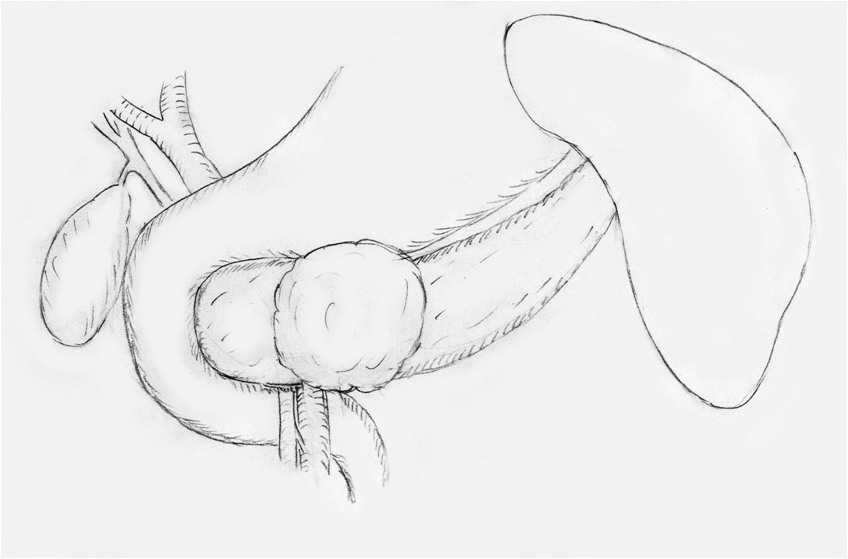
Рисунок 1 а.
Схема выявленной патологии: опухоль локализуется в области перешейка поджелудочной железы
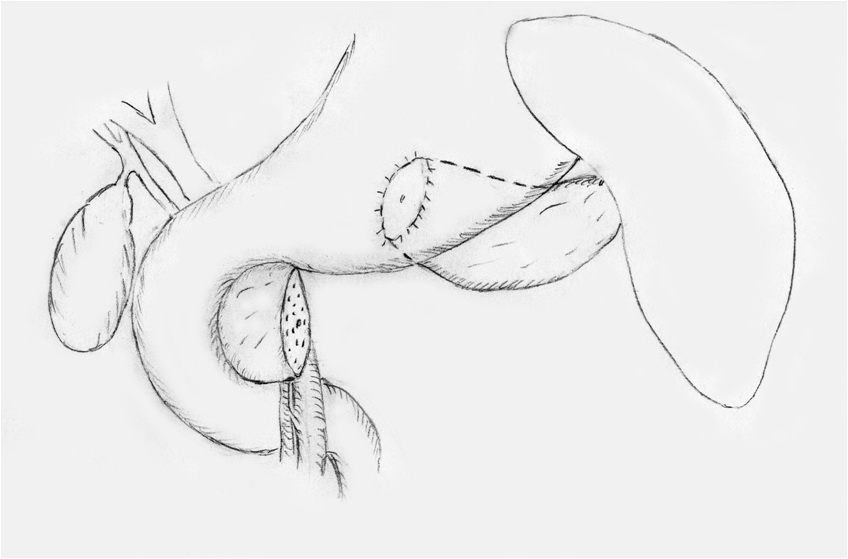
Рисунок 1 б.
Схема операции: секторальная резекция поджелудочной железы с
дистальным панкреатогастроанастомозом
После открытого введения через пупочное кольцо 10-мм троакара наложили
карбоксиперитонеум и ввели 10-мм оптику. Дополнительные 5-мм троакары установили
справа и слева от пупка, 3-мм троакар – в эпигастральной области. С помощью
электрокоагуляции широко рассекли желудочно-ободочную связку. Заднюю стенку
желудка фиксировали двумя тракционными швами, проведенными через переднюю
брюшную стенку. По нижнему и верхнему контуру поджелудочной железы на уровне
перешейка железы вскрыли задний листок брюшины. Тупым путем мобилизовали железу
по задней поверхности и создали туннель впереди верхней брыжеечной вены. На этом
уровне железу взяли на держалку и поперечно пересекли паренхиму с помощью моно-
и биполярной электрокоагуляции справа от опухоли (рисунок 2).
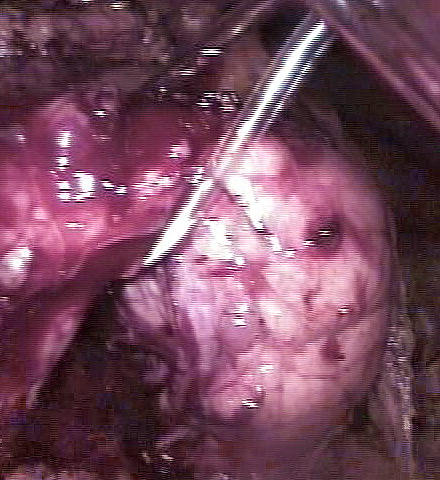
Рисунок 2.
При лапароскопии в перешейке поджелудочной железы выявляется
опухоль до 6см в диаметре.
Культю головки поджелудочной железы ушили обвивным интракорпоральным швом нитью
PDS 5-0. После этого мобилизовали тело поджелудочной железы и пересекли
паренхиму железы слева от опухоли. Вмешательство завершили наложением
двухрядного анастомоза между дистальной частью поджелудочной железы и задней
стенкой желудка. Для этого культю железы по окружности сшили обвивным швом нитью
викрил 4-0 с рассеченной задней стенкой желудка. Наружный ряд анастомоза
наложили отдельными узловыми швами нитью PDS 5-0, инвагинировав культю
поджелудочной железы в просвет желудка (рисунок 3).
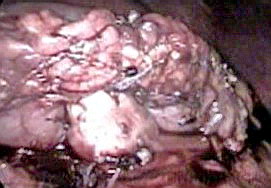
Рисунок 3.
Окончательный вид дистального панкреатогастроанастомоза.
Через правое троакарное отверстие в сальниковую сумку установили дренаж с
активной аспирацией. Резецированную опухоль поджелудочной железы погрузили в
целлофановый контейнер и удалили через расширенное до 2,5см околопупочное
троакарное отверстие. Длительность операции – 240 мин. При гистологическом
исследовании была установлена солидная псевдопапиллярная опухоль поджелудочной
железы с низкой вероятностью злокачественности.
Послеоперационный период протекал без осложнений. Энтеральный прием жидкой пищи
начали с 7 суток. Дренаж из сальниковой сумки удалили на 9 день. Выписана из
стационара на 15 сутки. Осмотрена через 1,5 года – рецидива опухоли нет.
Клиническое наблюдение 2. Больная С., 13 лет поступила в инфекционное отделение
Тушинской ГДБ в экстренном порядке с гастритической формой бактериальной
кишечной инфекцией неясной этиологии. При поступлении отмечалась рвота и
незначительные боли в животе. Пальпаторно в левом подреберье определялось
плотное опухолевидное образование с ровным краем. Лабораторные и биохимические
показатели были в норме. При ультразвуковом исследовании в верхних отделах
брюшной полости слева определялось объемное округлое образование 73х62х70мм с
капсулой, неоднородное с гипоэхогенными включениями. При спиральной компьютерной
томографии в верхних отделах брюшной полости между селезенкой, левой почкой и
желудком выявлено округлое образование до 6,5см в диаметре с капсулой, четкими
ровными контурами и единичными кальцификатами (рисунок 4).
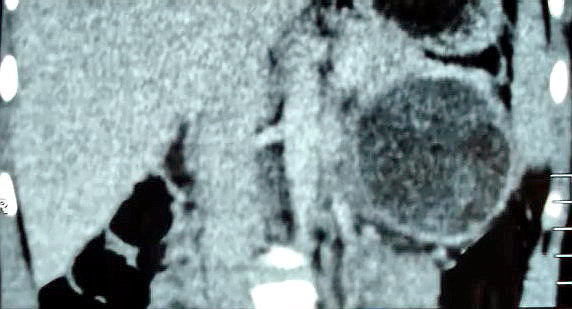
Рисунок 4.
Спиральная компьютерная томография: в проекции хвоста
поджелудочной железы выявляется кистозная опухоль с ровными контурами.
После внутривенного контрастирования 40 мл «визипаком 320» плотность капсулы
увеличилась незначительно, плотность содержимого кисты не изменилась. С
предположительным диагнозом «дермоидная киста» больная была оперирована:
выполнена лапароскопическая дистальная резекция поджелудочной железы с
сохранением селезенки.
Через пупочное кольцо ввели 10-мм троакара и оптику, наложили
карбоксиперитонеум. Дополнительные 5-мм троакары ввели справа и слева от пупка,
3-мм троакар – в эпигастральной области. В сальниковой сумке выявлено
опухолевидное образование до 6см в диаметре с плотной капсулой, которое интимно
связано с хвостом поджелудочной железы. После рассечения желудочно-ободочной
связки стенка опухоли прошита и фиксирована двумя тракционными швами,
проведенными через переднюю брюшную стенку. При последующей мобилизации
новообразования на одном из участков была вскрыта стенка кисты, выделился
тканевой детрит грязного цвета. С помощью моно- и биполярной коагуляции была
произведена резекция хвоста поджелудочной железы вместе с опухолью. При этом
сохранена целостность селезеночной артерии и вены, кровоснабжение селезенки не
нарушено. Культю поджелудочной железы ушили обвивным швом нитью PDS 5-0.
Сальниковую сумку через левое троакарное отверстие дренировали трубчатым
дренажом. Резецированную опухоль поджелудочной железы поместили в целлофановый
контейнер и удалили через расширенное до 3см околопупочное троакарное отверстие.
Длительность операции составила 180 мин.
При гистологическом исследовании солидные области чередуются с характерными
псевдопаппилярными структурами, имеются мелкие очаги некроза и периваскулярные
розетки (рисунок 5).
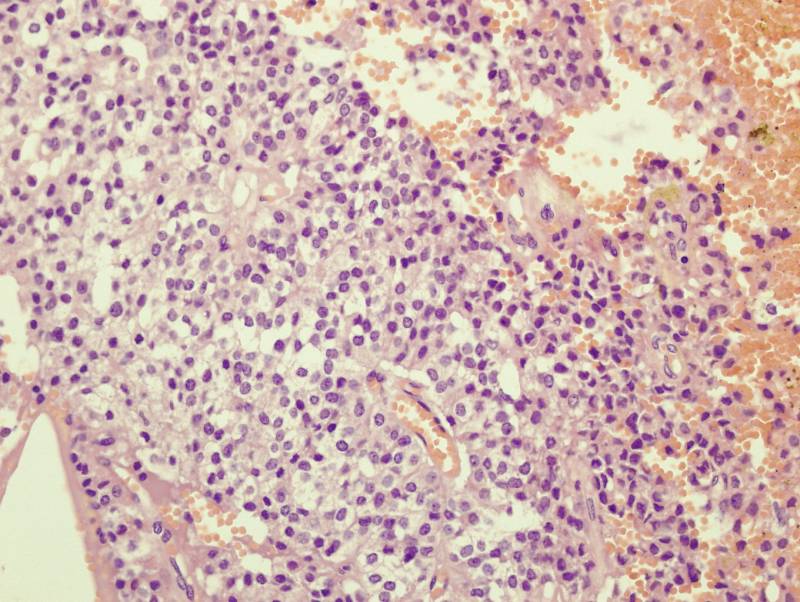
Рисунок 5.
При гистологическом исследовании резецированной опухоли
выявляются поля моноформных округлых или полигональных клеток среднего размера с
овальными ядрами и светлой цитоплазмой.
Заключение: «Солидная псевдопапиллярная опухоль поджелудочной железы».
Послеоперационный период протекал гладко. Прием жидкости через рот разрешили с 7
суток. Дренаж из брюшной полости был удален на 8 день. Выписана на 14 сутки.
Осмотрена через 4 месяца – данных за рецидив опухоли нет.
Цель данной демонстрации – показать возможность выполнения у детей с солидной
псевдопапиллярной опухолью лапароскопических резекций поджелудочной железы. При
локализации опухоли в перешейке железы секторальную резекцию поджелудочной
железы можно завершить наложением дистального панкреатогастроанастомоза. При
расположении опухоли в хвосте поджелудочной железы оптимальной является
лапароскопическая дистальная резекция поджелудочной железы с сохранением
селезенки.
Данные об авторах
| 1) Юрий Юрьевич Соколов – доктор медицинских наук, профессор, заведующий кафедрой детской хирургии Российской Медицинской Академии Последипломного Образования (РМАПО), e-mail: sokolov@permlink.ru | |
| 2) Сергей Васильевич Стоногин – хирург инфекционного корпуса Тушинской детской городской больницы, кандидат медицинских наук. e-mail: svas70@mail.ru | |
| 3) Олег Ярославович Поварнин – врач-хирург высшей категории, заведующий отделением плановой хирургии Тушинской детской городской больницы, хирург первой категории. 123480 Москва, Героев Панфиловцев 28, отделение плановой хирургии. | |
| 4) Валентина Александровна Алейникова – заместитель главного врача
по хирургии Тушинской детской городской больницы, врач-хирург высшей
категории. 123480 Москва, Героев Панфиловцев 28. |
|
| 5) Евгений Васильевич Тимохович – врач-хирург отделения экстренной хирургии Тушинской детской городской больницы, 123480 Москва, Героев Панфиловцев 28, отделение экстренной хирургии. Тел 496-93-22. | |
| 6) Любовь Петровна Катасонова – заведующая отделением патологической анатомии Тушинской детской городской больницы, врач высшей категории. 123480 Москва, Героев Панфиловцев 28, отделение патологической анатомии. | |
| 7) Татьяна Романовна Лаврова – врач отделения лучевой диагностики
Тушинской детской городской больницы, кандидат медицинских наук. 123480
Москва, Героев Панфиловцев 28, отделение лучевой диагностики. |