Лапароскопическая спленопексия у детей с перекрутом “блуждающей” селезёнки
Лапароскопическая спленопексия у детей с перекрутом “блуждающей” селезёнки
Ю.Ю. Соколов1, Е.Б. Ольхова2, М.Н. Акопян2,
М.Э. Шувалов2, С.В. Стоногин3, Е.Н. Сиднева3
1 - Кафедра детской хирургии ГБОУ ДПО РМАПО Минздрава РФ,
2 - ДГКБ святого Владимира ДЗМ,
3 - ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ г. Москвы
Блуждающая селезёнка (wandering spleen) – редкая патология, при которой вследствие нарушения в эмбриональном периоде развития дорсальной брыжейки отсутствует полноценный связочный аппарат селезенки [1,2,3].
Приводим два клинических наблюдения перекрута “блуждающей селезенки” у детей, при которых удалось выполнить органосберегающие вмешательства – лапароскопическую деторзию селезенки и спленопексию.
Клиническое наблюдение №1
Мальчик М. 7 лет госпитализирован с жалобами на боль в животе, рвоту, диарею. При осмотре живот мягкий, безболезненный, над лоном пальпируется край подвижного объёмного образования тугоэластической консистенции. Общий и биохимический анализы крови в пределах нормы. При УЗИ: селезенка занимает практически всю левую половину брюшной полости, контуры ровные, размеры резко увеличены, 150 х 70 мм, структура средней эхогенности, однородная. Отмечается извитость селезеночной вены, диаметр которой 7мм; диаметр воротной вены - 9мм. Спиральная компьютерная томография брюшной полости с болюсным введением контрастного вещества «Ультравист 300»: cелезенка увеличена, 148х59х55мм, контуры ее ровные, четкие, структура и плотность паренхимы не изменены. Отмечается смещение селезенки в каудальном направлении. В артериальную фазу отсутствует типичная картина накопления контрастного вещества паренхимой селезенки. Отмечается извитой ход селезеночной артерии, которая спиралевидно оплетает селезеночную вену, что не позволяет исключить явления компрессии последней. Заключение: спленомегалия, тазовая дистопия селезенки. Аномалия хода селезеночной артерии. Расширение воротной и селезеночной вен. Нельзя исключить наличие портальной гипертензии. С предполагаемым диагнозом “блуждающей селезенки” выставлены показания к диагностической лапароскопии, в ходе которой в типичном месте в левом подреберье селезенка не обнаружена. Увеличенная до 14x6x5 см селезенка определяется в средних отделах брюшной полости. Связочный аппарат селезенки отсутствует. Имеется перекрут селезенки вокруг селезеночных сосудов на 180 градусов, при этом верхний полюс селезенки располагается над входом в малый таз. Сосудистая ножка селезенки перекручена, имеется расширение и извитость селезеночной вены. Признаков нарушения кровообращения селезенки не отмечено (Рис. 1).
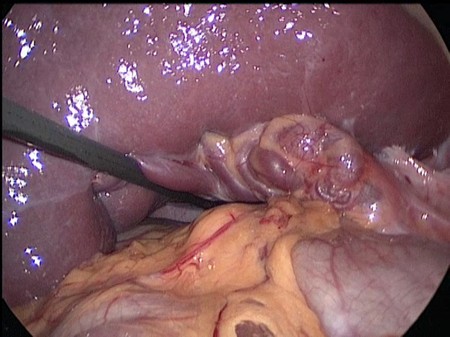
Рис 1. Интраоперационное фото. Связочный аппарат селезенки отсутствует. Имеется перекрут селезенки на 180 градусов, расширение и извитость селезеночной вены.
Произведена деторзия селезенки, последняя легко смещается по брюшной полости. Продольно рассечен листок брюшины по левому боковому каналу, листки брюшины мобилизованы. В созданный в забрюшинном пространстве карман уложена селезенка (Рис. 2).
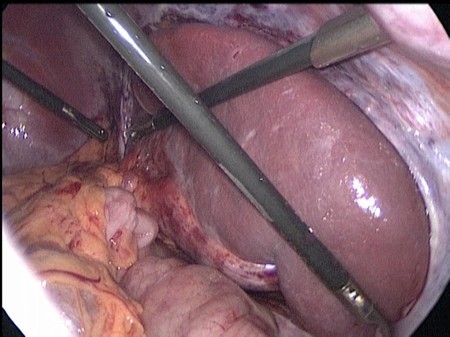
Рис 2. Интраоперационное фото. Селезенка уложена в забрюшинное пространство.
Листки брюшины сшиты над селезенкой отдельными узловыми экстракорпоральными швами нитями пролен 4-0 (Рис. 3).
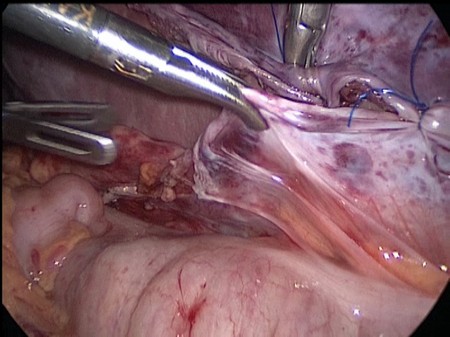
Рис 3. Интраоперационное фото. Листки париетальной брюшины сшиты над селезенкой отдельными узловыми швами
Для профилактики сдавления селезеночных сосудов листок брюшины над сосудистой ножкой поперечно рассечен.
Послеоперационный период без осложнений. Мальчик выписан на 10-е сутки. При осмотре через 6 месяцев состояние удовлетворительное. Край селезенки пальпируется в левом верхнем квадранте. При УЗИ селезенка расположена в забрюшинном пространстве слева. Линейные размеры ее уменьшились на З см.
Клиническое наблюдение №2
Девочка Ш. 13 лет госпитализирована в стационар для обследования по поводу увеличения селезенки, выявленного при УЗИ по месту жительства. На момент осмотра жалоб нет. Больная ведет активный образ жизни (занимается акробатическими танцами). В ходе УЗИ обнаружена увеличенная до 183x70 мм селезенка, расположенная в нижних отделах брюшной полости. Нижний полюс селезенки доходит до дна матки и мочевого пузыря, селезенка ротирована воротами к позвоночнику. Определяется массивный конгломерат извитых до 15мм в диаметре сосудов селезенки, при этом прослеживается ”whirlpool-sing”, сформированный извитыми сосудами с кровотоком преимущественно венозного характера. Выполнена спиральная компьютерная томография с болюсным введением контрастного вещества: cелезенка увеличена в размерах (42 х 23 х 12мм), расположена сразу за передней брюшной стенкой от уровня тела первого поясничного позвонка до уровня тела матки (4 крестцовый позвонок), где дислоцирует матку кзади. Контуры селезенки четкие, внутренняя структура однородная. Селезеночная артерия начинается в типичном месте от чревного ствола, значительно удлинена, ширина ее на всем протяжении от 4 до 5мм, направляется вниз и влево, имеет извитой, спиралевидный ход (Рис. 4)
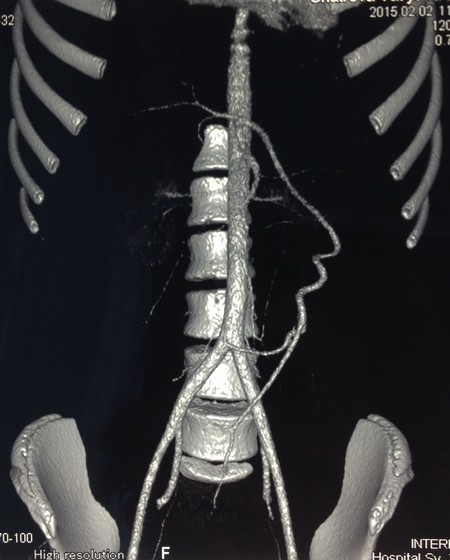
Рис 4. Компьютерная томография. Селезеночная артерия значительно удлинена. Направляется вниз и влево, имеет извитой ход.
Селезеночная вена шириной до 12мм, значительно удлинена, имеет извитой ход, делает несколько изгибов, впадает в портальную вену в типичном месте (Рис. 5).
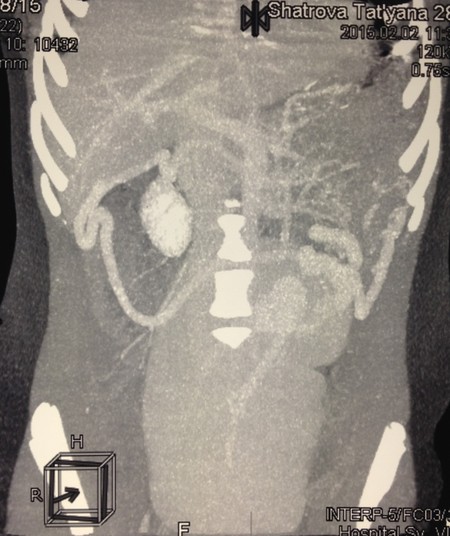
Рис. 5. Компьютерная томография. Селезеночная вена шириной до 12мм, значительно удлинена, имеет извитой, спиралевидный ход.
Заключение: дист опия селезенки с удлинением и умеренным расширением сосудов селезенки. По срочным показаниям ребенку выполнена лапароскопия, в ходе которой выявлена значительно увеличенная до 29x14x1Осм селезенка, расположенная в средних отделах брюшной полости над входом в малый таз. Связочный аппарат селезенки отсутствует. Имеется перекрут селезенки на три оборота. Отмечается выраженное расширение селезеночной вены. Признаков нарушения кровообращения селезенки нет. С техническими трудностями выполнена деторзия селезенки на два оборота. Учитывая спленомегалию и угрозу разрыва селезенки в ходе деторзии, решено предварительно выполнить резекцию селезенки. Нижнеполюсные сосуды селезенки коагулированы и пересечены. Сосудистая ножка селезенки временно пережата браншами аппарата Autosuter 60, введенным через расширенный до 12мм околопупочный троакарный доступ. C помощью электрокоагулятора Martin выполнена поперечная резекция нижней 1/2 селезенки (Рис. 6).
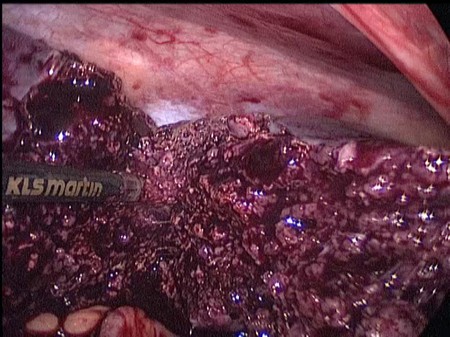
Рис. 6. Интраоперационное фото. С помощью электрокоагулятора Martin выполнена поперечная резекция нижней 1/2 селезенки.
Гемостаз среза культи аргоновой и монополярной коагуляцией. Аппарат с сосудистой ножки снят, кровоснабжение культи селезенки восстановилось. Дополнительная деторсия селезенки на один оборот. Продольно рассечен листок брюшины по левому боковому каналу, листки брюшины мобилизованы. В созданный в забрюшинном пространстве карман уложена резецированная селезенка. Листки брюшины сшиты над селезенкой отдельными узловыми экстракорпоральными швами нитями пролен 4-0 (Рис. 3). Резецированный фрагмент селезенки удален из брюшной полости в эндопакете. Дренирование брюшной полости однопросветным страховым дренажем.
Послеоперационный период протекал гладко. Страховой дренаж из брюшной полости удален на 4 сутки. Явления гиперспленизма купировались. На контрольном УЗИ размеры сохраненного фрагмента селезенки 142x72 мм, селезенка расположена ниже и медиальнее обычного с признаками васкуляризации оставленного сегмента, сохраняется дилатация до 9мм и извитость вен в области ворот селезенки.
Обсуждение.
Впервые блуждающая селезенка была описана голландским клиницистом Van Horne в 1667 г. [4]. В 1854г польский хирург Jozef Dietl впервые наблюдал блуждающую селезёнку у ребёнка. Немецкий врач А. Мартин выполнил первую спленэктомию в 1877г. К настоящему времени в мировой литературе описано около 500 случаев блуждающей селезенки у детей и взрослых. Возраст больных от 3-х месяцев до 82 лет. Среди детей до 1 года эта патология чаще встречалась у мальчиков (2.5:1) [5].
Бессимптомное течение заболевания до первого эпизода перекрута селезенки отмечается в 70% случаев. Ранняя диагностика чрезвычайно сложна [1,2]. Половина пациентов поступают с острой болью в животе [6]. Описана триада симптомов, определяемых у больных с блуждающей селезенкой, к ним относят: 1) пальпируемое овальной формы объёмное образование в левой половине живота, 2) в левой половине смещение его безболезненное, 3) при перкуссии отсутствие селезенки в левом верхнем квадранте. Описаны явления диспепсии и дизурии [6]. При блуждающей селезенке может развиваться также синдром гиперспленизма, спленомегалия, а также синдром внепеченочной портальной гипертензии [8].
К основным серьезным осложнениям блуждающей селезенки относятся: перекрут, инфаркт, некроз и разрыв селезенки с развитием гемоперитонеума [7]. Реже встречаются такие - как кишечная непроходимость, острый панкреатит, перитонит. В наших наблюдениях отсутствовали какие-либо специфические симптомы, один из пациентов вообще был госпитализирован исходно в инфекционное отделение.
У больных с блуждающей селезенкой при пальпации живота может выявляться объёмное, легко смещаемое в область левого подреберья образование брюшной полости. Важное значение имеет УЗИ с определением кровотока в сосудах селезенки [1,2,6]. Спиральная компьютерная томография с контрастированием, а также МРТ позволяют визуализировать извитые сосуды ворот селезенки [5]. В обоих наших наблюдениях заподозрить перекрут блуждающей селезенки удалось при УЗИ. Наиболее характерным симптомом при спиральной компьютерной томографии, наряду с аномальным положением органа, был контрастируемый спиралевидный ход селезеночных артерии и вены.
Выбор метода хирургического лечения определяется сроками выявления аномалии и развившимися осложнениями. До недавнего времени при блуждающей селезенке спленэктомия была операцией выбора. Bar-Maor JA, Sweed Y. 1989 et al впервые выполнили лапаротомию, деторзию, спленопексию и ретроперитонизацию селезенки [9]. Были предложены и другие методы: фиксация селезенки за сосудистую ножку, создание “гамака” из марли и дексона с подшиванием к диафрагме, интерпозиция селезенки, подшивание сальника. В 1998г у двухлетней девочки впервые выполнена лапароскопическая спленопексия с использованием петли из марли с подшиванием к диафрагме. В 2003г. Описана лапароскопическая спленопексия с использованием дексоновой сетки [3]. В 2005г. Hedeshian et al. выполнили лапароскопическую ретроперитонезацию селезенки [10,11]. Нами был выбран способ лапароскопической ретроперитонизации селезенки, так как эта операция нам показалась менее травматичной и не требующей использования синтетических материалов. Впервые в ходе выполнения деторзии и спленопексии нам пришлось при выраженной спленомегалии выполнить резекцию селезенки. В ходе вмешательства сосудистая ножка селезенки была временно пережата браншами сшивающего аппарата, что позволило значительно уменьшить интраоперационную кровопотерю. Кровоток в оставленном сегменте селезенки был восстановлен только после обработки среза культи аргоновой и монополярной коагуляцией. Подобных описаний в доступной нам литературе мы не встретили.
Следует особо подчеркнуть, что из-за высокого риска развития серьезных осложнений хирургическое вмешательство показано даже у детей с бессимптомным течением данного заболевания. В наших наблюдениях мы предполагали наличие блуждающей селезенки, а в обоих случаях столкнулись с перекрутом блуждающей селезенки. Предпочтение следует отдавать органосохраняющим операциям, так как частота постспленэктомического сепсиса у детей достигает 4%, а смертность при нем колеблется от 50 до 80% [12,13,14].
Таким образом, представлены два редких клинических наблюдения перекрута блуждающей селезенки у детей. Ранняя диагностика и настороженность в отношении данного патологического состояния позволили до развития грозных осложнений выполнить в обоих случаях органосохраняющие вмешательства, используя лапароскопический доступ.
Литература:
-
Ольхова Е.Б., Соколов Ю.Ю., Шувалов М.Э., Акопян М.К., Крылова Е.М., Кирсанов А.С. “Блуждающая селезенка у ребенка (клиническое наблюдение)”, Радиология-Практика, 2015, №5(53). С. 82-85
-
Поляев Ю.А., Гарбузов Р.В., Сухов М.Н., Степанов А.Э., Ашманов К.Ю., Барыбина Ю.А., Беляева А.В. “Блуждающая селезенка (два клинических наблюдения)”, Детская больница, 2015, №3. С. 14-17
-
Kim S., Lee S.L., J. H.T. Waldhausen J.H.T. et al. Laparoscopic Splenopexy for the Wandering
Spleen Syndrome Pediatric Endosurgery & Innovative Techniques 2003, Vol 7, №3. P. 237-41 -
Dahiya N, Karthikeyan D, Vijay S. et at. Wandering spleen: unusual presentation and course of events. Indian J Radiol Imaging 2002, Vol 12, №3. P. 359-62.
-
Fiquet-Francois C., Belouadah M., Ludot H. et al. Wandering spleen in children: multicenter retrospective study Journal of Pediatric Surgery, 2010, Vol. 45, №7, P. 1519 -24.
-
Schlesinger F., Hayek I., Jaeschke U. et al The technique of laparoscopic retroperitoneal splenopexy for symptomatic wandering spleen in childhood Journal of Pediatric Surgery, 2005, Vol. P. 575-7
-
Fernandez L.E.M, Gonzalez A.I, Malagon M.A et al. An unusual case of hemoperitoneum owing to acute splenic torsion in a child with immunoglobulin deficiency J Postgrad. Med. 2006; Vol 52, №1. P. 42-2
-
Zarroug A.E., Hashim Y., E-Youssef M. et al. Wandering spleen as a cause of mesenteric and portal varices: A new etiology? Journal of Pediatric Surgery, 2013, Vol.48, №3. P. 1-4
-
Bar-Maor J.A., Sweed Y. Treatment of intermittent splenic torsion in polysplenia syndrome and wandering spleen by splenopexy. Pediatr Surg, 1989, №4. P. 130-3
-
Hedeshian M.H., Hirsh M.P., Danielson P.D. Laparoscopic splenopexy of a pediatric wandering spleen by creation of a retroperitoneal pocket. Laparoendosc Adv Surg Tech A, 2005; Vol. 15, №6. P. 670-2.
-
Martinez-Ferro M., Elmo G. et al Laparoscopic pocket splenopexv for wandering spleen a case report. J Pediatr Surg 2005, Vol. 40, №5. P. 882-4
-
Fukuzawa H., Urushihara N., Ogura K. et al Laparoscopic splenopexy for wandering spleen: extraperitoneal pocket splenopexy Pediatr Surg Ini, 2006, Vol. 22. №11. P. 931-4.
-
Peitgen K., Majetschak M., Walz M.K. Laparoscopic splenopexy by peritoneal and omental pouch construction tor intermittent splenic torsion (“wandering spleen"). Surg Endosc, 2001; Vol. 15, №4. P. 413
-
Schaarschmidt K., Lempe M., Kolberg-Schwerdt A. et al. The technique of laparoscopic retroperitoneal splenopexy for symptomatic wandering spleen in childhood Journal of Pediatric Surgery, 2005, Vol. 40. P. 575-7
1 - Кафедра детской хирургии ГБОУ ДПО РМАПО Минздравсоцразвития России, 123995, Москва;
2 - ГБУЗ Детская городская клиническая больница св. Владимира ДЗМ, 107014, Москва;
3 - ГБУЗ ДГКБ имени З.А. Башляевой Департамента здравоохранения Москвы, 125373, Москва
Сведения об авторах:
Соколов Ю.Ю. – доктор медицинских наук, профессор, заведующий кафедрой детской хирургии РМАПО, sokolov@permlink.ru 125373 Москва, Героев Панфиловцев 28
Ольхова Е.Б. доктор медицинских наук – доктор медицинских наук, профессор, профессор кафедры лучевой диагностики ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова» Минздрава России. Адрес: 127206, г. Москва, ул. Вучетича, д. 9а. Тел.: +7 (495) 611-01-77. Электронная почта: elena-olchova@bk.ru, заведующая отделением лучевой диагностики ГБУЗ Детская городская клиническая больница св. Владимира ДЗ г. Москвы
Акопян М.Н. – врач-хирург отделением абдоминальной хирургии ГБУЗ «Детская городская клиническая больница Св. Владимира» Департамента здравоохранения г. Москвы. Адрес: 107014, г. Москва, ул. Рубцовско-Дворцовая, д. 1/3. Тел.: +7 (499) 268-89-14
Шувалов М.Э. – заведующий отделением абдоминальной хирургии ГБУЗ «Детская городская клиническая больница Св. Владимира» Департамента здравоохранения г. Москвы. Адрес: 107014, г. Москва, ул. Рубцовско-Дворцовая, д. 1/3. Тел.: +7 (499) 268-89-14
Стоногин С.В. – кандидат медицинских наук, врач-хирург 1-го хирургического отделения ГБУЗ ДГКБ имени З.А. Башляевой ДЗ г. Москвы svas70@mail.ru , orcid 0000-0003-3531-5849 125373 Москва, Героев Панфиловцев 28
Сиднева Е.Н. – врач отделения лучевой диагностики ГБУЗ ДГКБ имени З.А. Башляевой ДЗ г. Москвы, 125373 Москва, Героев Панфиловцев 28