Отражают ли вазоматорные симптомы тяжесть метаболических нарушений в постменопаузе?
|
Большинство постменопаузальных женщин страдают или страдали от горячих приливов, но 10–25% по данным разных исследователей никогда не имели их [4, 5]. Причина этого остается неизвестной. В большинстве работ, посвященных изучению природы приливов установлены одинаковые уровни гонадотропинов и половых стероидов, в частности эстрадиола, у женщин, имеющих или имевших приливы, и у тех, у которых их никогда не было [1, 4]. В некоторых работах все же были выявлены более низкие уровни циркулирующих в крови эстрона и эстрадиола у женщин, страдающих интенсивными приливами, по сравнению с «бессимптомными» [5]. Отсутствие приливов пытались объяснить большим индексом массы тела (ИМТ), меньшим индексом ЛГ/ФСГ [1, 3]. В отечественной литературе существует даже термин «физиологическая менопауза или климактерий» для обозначения женщин, не имеющих климактерического синдрома, основным симптомом которого являются горячие приливы.
Есть сведения о том, что женщины с интенсивными приливами более интенсивно теряют костную массу и у них чаще и быстрее развивается остеопороз [6]. Такие же данные существуют в отношении связи интенсивной ночной потливости и скорости снижения минеральной плотности костной ткани (МПКТ) [7]. Но нет никаких данных о возможных долговременных процессах в организме женщин, не имеющих приливов, и о различиях или об отсутствии таковых между ними и женщинами, испытывающими горячие приливы, кроме противоречивых данных о возможных различиях в содержании эстрогенов в периферической крови. Цель нашего исследования – сравнить клинические данные, уровни гормонов, липидов и МПКТ у постменопаузальных женщин, имеющих (или имевших в прошлом) горячие приливы и без них. Материал и методы Обследованы 98 постменопаузальных женщин в возрасте от 39 до 70 лет с длительностью менопаузы от 1 года до 15 лет. Никто из них никогда не принимал препараты заместительной гормональной терапии или другие лекарства, которые могли бы повлиять на уровни гормонов, липидов или МПКТ. Производились: клиническое обследование; определение содержания в плазме крови уровней ЛГ, ФСГ, пролактина, ТТГ, эстрадиола, тестостерона (Т), 17-альфа-оксипрогестерона (17-ОНП), дегидроэпиандростерон-сульфата (ДЭА-С), андростендиона (А), Т3, Т4 и кортизола; исследование содержания общего холестерина (ОХ), триглицеридов (ТГ), липопротеидов низкой плотности (ЛПНП) и липопротеидов высокой плотности (ЛПВП); измерение МПКТ поясничных позвонков (L1-L4), шейки бедра и треугольника Варда (области в проксимальном бедре с преобладанием трабекулярной ткани) методом рентгеновской биэнергетической абсорбциометрии («Hologic», 1000W, USA)*. Для статистического анализа использовались непараметрические методы. Сравнение между группами производилось с использованием критерия Вилкоксона–Манна–Уитни. Различия считались достоверными при p меньше 0,05. * С целью исключения возрастных влияний на МПКТ использовали Z критерий – число стандартных отклонений, на которое МПКТ данной женщины отличается от средних показателей МПКТ здоровых женщин этого возраста. Результаты Все обследуемые женщины были разделены на 4 группы. В первую группу были включены 30 (30,6%) женщин, никогда не имевших приливов, во вторую – 23 (23,5%) пациентки, имевшие приливы в прошлом, в третью вошли 25 (25,5%), имеющие слабые и умеренные приливы в настоящее время, и в четвертую – 20 (20,5%) больных, страдающих от частых и интенсивных приливов. Женщины, имеющие приливы в прошлом (2 группа), были старше остальных (p меньше 0,05). Различия в возрасте между женщинами 1-й, 2-й и 3-й групп были недостоверными. Менопауза у женщин 4-й группы наступила в более молодом возрасте, чем в 1-й группе (p меньше 0,01), а также во 2-й и 3-й (p меньше 0,05). ИМТ был неожиданно и в отличие от литературных данных выше у женщин с интенсивными приливами (4 группа), чем у остальных, хотя недостоверно. Только 13,3% женщин, не имеющих горячих приливов, жаловались на повышенную ночную потливость, тогда как 70% женщин 4-й группы с интенсивными и частыми приливами страдали от нее. Во второй и третьей группах избыточная потливость была у 63,6% и 64% соответственно. Женщины 4-й группы чаще, чем остальные, имели симптомы урогенитальной атрофии (УГА) (табл. 1). Различий в артериальном давлении между группами не было. Таблица 1. Возраст, возраст наступления менопаузы, ее продолжительность, ИМТ, ночная потливость и урогенитальная атрофия у постменопаузальных женщин с приливами и без (медиана и квартили)
Уровни гонадотропинов, половых стероидов, гормонов щитовидной железы и надпочечников представлены в табл. 2. Женщины, не имевшие приливов (1-я группа), имели недостоверно более низкий уровень ФСГ в плазме крови, достоверно более низкое содержание 17-альфа-оксипрогестерона (p меньше 0,05), более высокое содержание Т3 (p меньше 0,02), чем те, у которых приливы были или есть. ДЭА-С был одинаковым в группах 1 и 4, то есть у женщин, не имевших приливы и имеющих интенсивные во время обследования, и в обеих группах он был достоверно ниже, чем во 2-й (приливы в прошлом) и в 3-й (слабые и умеренные приливы в настоящем) (p меньше 0,01). Женщины с интенсивными приливами (4 группа) имели более низкие уровни андростендиона и кортизола, чем остальные (p меньше 0,05; p меньше 0,05) и неожиданно более высокий уровень эстрадиола, но это различие было статистически недостоверным. Таблица 2. Содержание гормонов в периферической крови постменопаузальных женщин с приливами и без (медиана и квартили)
Женщины с частыми и интенсивными приливами (4-я группа) имели более атерогенный профиль липидов, чем те, которые имели приливы в прошлом (2-я группа) или слабые и умеренные в настоящее время (3-я группа). Липидный профиль женщин, никогда не имевших приливы, был близок по своим характеристикам к таковому у женщин с интенсивными и частыми приливами (4-я группа) и был более атерогенным, чем у женщин с приливами в прошлом и со слабыми или умеренными в настоящем. Уровень общего холестерина в 4-й группе был достоверно выше, чем во 2-й и 3-й группах (p меньше 0,05), различия с 1-й группой были недостоверными. Триглицериды в 4-й группе были выше, чем в остальных группах, но различия были недостоверными. Достоверно выше были уровни ЛПНП в 4-й и 1-й группах по сравнению со 2-й и 3-й (p меньше 0,05). Не было различий между всеми группами в содержании в периферической крови ЛПВП (табл. 3). Tаблица 3. Уровни общего холестерина, триглицеридов, липопротеидов низкой и высокой плотности в сыворотке крови постменопаузальных женщин с приливами и без (медиана и квартили)
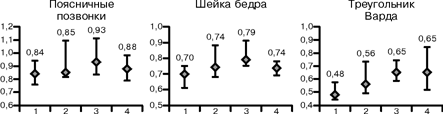
Более выраженные отклонения от нормы были выявлены у женщин без приливов в отношении МПКТ (см. рис. 1). Они имели более низкую (недостоверно) МПКТ поясничных позвонков (L1-L4, шейки бедра (p меньше 0,005) и, особенно, треугольника Варда (p меньше 0,001)). Для исключения влияния различий в возрасте на МПКТ мы проанализировали Z-критерий и на основании этого анализа сделали вывод, что женщины, не имеющие приливов (1-я группа), теряют костную ткань так же интенсивно, как женщины с частыми и выраженными приливами (4-я группа), и быстрее, чем женщины, имевшие приливы в прошлом (2-я группа) и слабые или умеренные – в настоящее время (3-я группа). Рис. 1. Минеральная плотность костной ткани и Z-критерий у женщин в постменопаузе с приливами и без них (med, q1–q2).
А. Минеральная плотность костной ткани у женщин в постменопаузе с приливами и без приливов. Примечание. На оси ординат МПКТ. На оси абсцисс группы обследованных. Б. Z-критерий у женщин в постменопаузе с приливами и без приливов (исключены возрастные влияния на МПКТ). Примечание. На оси ординат Z-критерий. На оси абсцисс группы обследованных. Чтобы оценить влияние ночной потливости на снижение МПКТ, или потерю костной ткани, мы сравнили Z-критерий женщин с интенсивными приливами (4-я группа), имеющими повышенную ночную потливость (подгруппа А) и не страдающих ею (подгруппа Б). Результат представлен в табл. 4 – при ночной потливости потеря костной ткани, особенно трабекулярной, была выражена больше. Обсуждение До 1975 г., когда Molnar измерил физиологические изменения во время прилива и продемонстрировал их объективную сущность, отсутствие горячих приливов у некоторых постменопаузальных женщин не было чем-то необъяснимым или удивительным, поскольку феномен горячих приливов считался «происходящим из головы», субъективным по природе. Если дефицит эстрогенов или их снижение влияет на «центральный термостат» в гипоталамусе, и вызванное этим влиянием изменение его функции является причиной горячих приливов, почему не все женщины с дефицитом эстрогенов вследствие менопаузы имеют горячие приливы? Возможно – дефицит эстрогенов у женщин без приливов оказывает такое же влияние на «центральный термостат» и он отвечает таким же образом, как при наличии горячих приливов, но субъективно они это не ощущают. Тогда возникает следующий вопрос: является ли менопауза без приливов физиологической или в организме этих женщин происходят другие (связанные с менопаузой) изменения, кроме повышения уровня гонадотропинов и снижения эстрогенов? Исследовав содержание более широкого спектра гормонов в периферической крови женщин без приливов и с приливами в настоящем или в прошлом, мы выявили вышеописанные различия гормонального профиля между ними. Установили, что эти различия неблагоприятно влияют на метаболизм липидов и процессы костного ремоделирования у женщин без приливов. Следовательно, менопаузу без приливов нельзя считать физиологической. Тщательный анализ различий в уровне гормонов в периферической крови женщин без приливов и имеющих или имевших их, позволил нам выдвинуть гипотезу о причине отсутствия приливов у этих женщин. Известно, что 17-ОНП является маркером недостаточности ферментов надпочечников, ДЭА-С – таким же маркером андрогенной активности надпочечников. Таким образом, выявленное нами достоверно более низкое содержание этих гормонов у женщин без приливов свидетельствует об относительной недостаточности функции надпочечников у этих женщин, что может быть причиной отсутствия реакции «центрального термостата» на снижение уровня эстрогенов. Частично различия в ответе «центрального термостата» на снижение уровня эстрогенов у женщин с приливами может объяснить относительное по сравнению с женщинами, не имеющими приливов, снижение функции щитовидной железы. Более интенсивные приливы у женщин 4-й группы, имевших более высокое, хотя и недостоверно, содержание эстрадиола, чем остальные, возможно связано с более низким содержанием в их крови андростендиона – предшественника эстрона, основного эстрогена менопаузы. Выводы
Т.И. Рубченко, В.И. Краснопольский, С.Ю. Лукашенко, И.П. Ларичева Московский областной НИИ акушерства и гинекологии Литература 1. Бескровный С.В., Цвелев Ю.И., Ткаченко Н.Н., Рудь С.А. Гормональный профиль женщин в перименопаузальном периоде. Вестник Российской ассоциации акушеров-гинекологов 1994; 2: 32–35. 2. Вихляева Е.М. Климактерический синдром: Руководство по эндокринной гинекологии. Под ред. Е.М. Вихляевой. М: МИА, 1997; 603–650. 3. Сметник В.П., Тумилович Л.Г. Неоперативная гинекология. М: МИА 1998; 241–265. 4. Aksel S., Schomberg D.W., Iyrey L., Hammond C.B. Vasomotor symptoms, serum estrogens and gonadotropin levels in surgical menopause. Am J Obstet Gynecol 1976; 12: 165–169. 5. Erlik Y., Meldrum D.R., Judd H.L. Estrogen levels in postmenopausal women with hot flashes. Obstet Gynecol 1982; 59: 403–407. 6. Lee S.J., Kanis J.A. An assotiation between osteoporosis and premenstrual symptoms and postmenopausal symptoms. Bone Miner 1994; 24: 127–134. 7. Oldenhave A., Netelenbos C. Pathogenesis of climacteric complaints: ready for the change? Lancet 1994; 343: 649–653. |