НЕКОТОРЫЕ ВОПРОСЫ КЛИНИЧЕСКОЙ ХИРУРГИИ ХРОНИЧЕСКИХ НАГНОИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ ЛЕГКИХ
НЕКОТОРЫЕ ВОПРОСЫ КЛИНИЧЕСКОЙ ХИРУРГИИ ХРОНИЧЕСКИХ НАГНОИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ ЛЕГКИХ
В. Л. Маневич, А. В. Богданов, В. Д. Стоногин
2-я кафедра клинической хирургии
(заведующий - профессор Тимофей Павлович Макаренко)
Центрального института усовершенствования врачей на базе Центральной клинической больницы № 1 (главный врач В. Н. Захарченко) МПС, Москва
Публикация посвящена памяти Василия Дмитриевича Стоногина (1933-2005).

SOME PROBLEMS OF CLINICAL SURGERY OF CHRONIC SUPPURATIVE DISEASES
OF THE LUNGS
V. L. Manevich, A. V. Bogdanov, V.D. Stonogin
Summary
The authors analyzed the results of surgical treatment of patients with suppurative diseases of the lungs during the period of 5 months (1967-1971). Attention was drawn to insufficient examination of patients in therapeutical departments where rather often patients with chronic suppurative diseases of the lungs with generalized diagnosis "chronic nonspecific pneumonia" were admitted. The authors prove inexpediency and even harm of such generalization and emphasise the necessity of using appropriate methods of investigation in each case so as to differentiate bronchoectatic disease from chronic nonspecific pneumonia and chronic abscess of the lung. Recommendations are substantiated concerning the minimum of investigations necessary for the patient for not only staging a diagnosis but also solving a problem on the most expedient scope of surgical intervention.
У больных хроническими нагноительными заболеваниями лёгких, поступающих в торакальные хирургические отделения, как правило, наблюдаются довольно запущенные стадии патологического процесса, что обусловливает обширность оперативных вмешательств и в определенной степени ближайшие и отдаленные исходы хирургического лечения. Подобный факт является тревожным, так как на протяжении последних лет контингент больных с распространенными нагноительными процессами в лёгких стабилен. Для изучения причины этого явления нами проанализирован материал клиники по хирургическому лечению нагноительных заболеваний легких за 5 лет (1967-1971).
Всего было произведено 125 оперативных вмешательств по поводу бронхоэктатической болезни (73 больных), хронических абсцессов (34), кист лёгких (15), хронической пневмонии (3). Пневмонэктомия выполнена 37 больным, лобэктомия - 44, билобэктомия - 27, сегментэктомия - 8, иссечение кисты - 9 больным. Почти у 1/3 больных произведена пневмонэктомия - операция, которая способствует излечиванию больного от нагноительного процесса, но подчас приводит к тяжелым функциональным изменениям дыхательной и сердечно-сосудистой систем. Если к числу этих пациентов прибавить ещё больных, которым произведена билобэктомия, то станет ясно, что более чем у половины больных приходится выполнять обширные оперативные вмешательства. В этой группе больных послеоперационная летальность была в 2 раза выше, чем среди больных, которым произведены лоб- и сегментэктомии.
При анализе историй болезни больных бронхоэктатической болезнью, которым были произведены пневмон- или билобэктомия, отмечено, что почти все они на протяжении 5-12 лет неоднократно и с переменным успехом лечились в терапевтических стационарах, чаще всего по поводу хронической неспецифической пневмонии. Рентгенологическое исследование включало лишь рентгеноскопию, рентгенографию, редко томографию и еще реже бронхографию (последняя произведена лишь у 24 из 125 больных, т. е. примерно в 20% случаев). Следует подчеркнуть, что бронхография лучше других методов помогает диагностировать бронхоэктазы, выяснить их характер, распространенность поражения бронхиального дерева и состояние соседних бронхо-лёгочных сегментов. Мы являемся свидетелями того, как неправильная номенклатура заболеваний ведёт к ошибкам в выборе наиболее целесообразного метода исследования и в итоге к неправильной лечебной тактике. Действительно, диагноз хронической неспецифической пневмонии диктует врачу необходимость проведения динамического рентгенологического контроля (рентгеноскопия, рентгенография лёгких) и консервативного лечения. Вот почему мы выступаем против того, чтобы в рубрику “Хроническая пневмония” вносить все встречающиеся на практике формы хронических нагноительных процессов в лёгких. Необходимо избегать этого обобщения и в каждом случае стремиться установить, имеются ли бронхоэктазы, абсцесс или лишь хроническая пневмония. Для этого необходимо применение бронхографии, бронхоскопии и других методов исследования.
По-видимому, к собственно хронической пневмонии можно отнести те формы заболевания, при которых в анамнезе есть отчетливые указания на перенесенную острую пневмонию, при рентгенологическом исследовании обнаруживается диффузное затемнение сегмента или доли лёгкого, а бронхография выявляет деформирующий бронхит или вторичные бронхоэктазы.
Необходимо отметить, что трудности раннего выявления хронического нагноительного процесса в лёгком, в частности бронхоэктазий, связаны еще с тем, что классическая форма бронхоэктатической болезни (кашель со значительным количеством зловонной трехслойной мокроты, симптом “барабанных палочек” и “часовых стекол”, разнокалиберные влажные хрипы в лёгком) в последние годы встречается значительно реже. Чаще наблюдаются формы, протекающие с вспышками пневмонии, под видом хронического бронхита и так называемые сухие бронхоэктазы.
В качестве иллюстрации приведем следующее наблюдение.
Больной Л., 33 лет, поступил в клинику с жалобами на кровохарканье. На протяжении последних 4 лет, особенно весной и осенью, у больного возникало кровохарканье, по поводу которого он многократно поступал в терапевтические стационары с диагнозом хронического бронхита. Производились рентгеноскопия и рентгенография легких. Консервативное лечение способствовало прекращению кровохарканья, и больного выписывали.
На произведенных в клинике рентгенограммах лёгких патологии не обнаружено (рис. 1).

Рисунок 1 – Прямая рентгенограмма грудной клетки больного Л.
Поднаркозная бронхоскопия не выявила изменений в трахее, главных, долевых и сегментарных бронхах. При бронхографии в обоих лёгких найдены мешотчатые бронхоэктазы, локализующиеся во 2-х сегментах с обоих сторон; бронхи других сегментов не изменены (рис. 2 и 3).
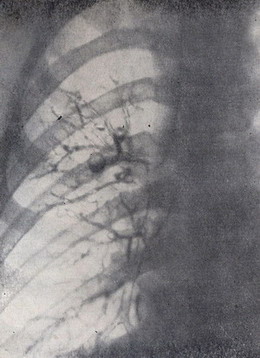
Рисунок SEQ Рисунок * ARABIC 2 – Прямая правосторонняя бронхограмма больного Л. Мешотчатые бронхоэктазы в верхней доле.

Рисунок 3 – Прямая левосторонняя бронхограмма больного Л. Мешотчатые бронхоэктазы в верхней доле.
Под эндотрахеальным наркозом с раздельной интубацией бронхов произведена сегментэктомия слева, а через 6 месяцев — сегментэктомия справа. Послеоперационный период оба раза протекал гладко. Больной обследован через 3 года после второй операции - изменений в лёгких не обнаружено, кровохарканье не возобновлялось, трудоспособен.
В последнее время некоторые авторы пытаются объяснить бронхоэктазы как врожденный процесс. Практический опыт лечения больных бронхоэктатической болезнью не подтверждает это предположение; для подобного утверждения нет ни клинических, ни патоморфологических данных. Кроме того, на наш взгляд, теория врожденного происхождения бронхоэктазов не нацеливает на профилактику бронхоэктазий (профилактика бронхитов и пневмоний в детском возрасте, своевременное и правильное лечение этих заболеваний, а также детских капельных инфекций).
нагноительных заболеваний в лёгких после операции является ложной и связана с недостаточно полным обследованием больного перед операцией. Изучение причин рецидивов показывает, что основная из них - неполноценное бронхографическое исследование или неправильная интерпретация бронхографических данных. Следует отметить, что на современном этапе вопрос об объеме операции не может быть решен лишь на основании бронхографических данных. Действительно, хронический нагноительный процесс захватывает не только бронхи, но и сосуды и паренхиму лёгкого. Вот почему перед операцией необходимо знать и о состоянии этих отделов лёгкого.
Исследования, проведенные в нашей клинике Б. А. Висаитовым, показали, что подходить к вопросу о применении дополнительных специальных методов исследования (ангиопульмонография, радиоизотопное скеннирование и раздельная бронхоспирометрия) необходимо дифференцированно у каждого больного. Так, при тотальном поражении бронхоэктазами одного лёгкого перед операцией достаточно проведения двусторонней последовательной бронхографии и раздельной бронхоспирометрии для выяснения функциональной способности здорового лёгкого. У этой группы больных бронхоспирометрия (метод довольно громоздкий и тяжело переносимый больными) может быть заменена радиоактивным скеннированием лёгких. Последний метод, информируя о состоянии капиллярного кровотока, тем самым позволяет получить сведения об альвеолярной легочной вентиляции. Применение ангиопульмонографии у больных этой группы нецелесообразно, поскольку она не может дать дополнительных сведений к бронхографическим данным для решения вопроса об объеме оперативного вмешательства.
Необходимо выделить две группы больных с частичным поражением лёгкого бронхоэктазами. При поражении нижней доли бронхоэктазами (при совершенно нормальной бронхографической картине верхней доли) для решения вопроса об объеме операции достаточно бронхографического исследования и радиоизотопного скеннирования лёгких. При одновременном поражении нижней доли и 4-5-го сегментов решать вопрос об объеме операции по бронхографическим данным ошибочно. Данные ангиопульмонографии у больных этой группы показали, что у 1/3 из них при нормальной бронхографической картине трех верхних сегментов имеются выраженные изменения сосудов (исчезновение мелкопетлистой сети, сближение субсегментарной артерии и т. д.). Эти изменения сосудов находят отражение и на скеннограммах, проявляясь в значительном уменьшении накопления радиоактивного препарата в верхней доле лёгкого. Подобные изменения сосудистого русла у этих больных заставляют расширить объем оперативного вмешательства до пневмонэктомии. Гистологическое исследование удаленных препаратов подтверждает данные ангиопульмонографии - обнаруживаются уменьшение количества капилляров, утолщение стенок сосудов, их перекалибровка, поля пневмосклероза.
При хронических абсцессах также оправдано сочетанное применение бронхо-, ангиопульмонографии и радиоизотопного скеннирования.
Практика показывает, что чем раньше ставятся показания к оперативному вмешательству, тем меньше объём операции, тем лучше как непосредственные, так и отдаленные результаты. Следует отметить, что стремление к чрезмерно экономным операциям при нагноительных заболеваниях лёгких является неоправданным. После слишком экономных операций типа сегментэктомии нередко наблюдаются рецидивы нагноительного процесса и осложнения в раннем послеоперационном периоде. Так, из 8 больных, которым была произведена сегментэктомия, эмпиема плевральной полости возникла у 3, в то время как из 44 больных после лобэктомии она развилась также только у 3 больных.
В качестве иллюстрации приведем следующее наблюдение.
Больной В., 36 лет, поступил в клинику с жалобами на боли в левой половине грудной клетки, кашель с гнойной мокротой, субфебрильную температуру. Считает себя больным в течение 4 месяцев, когда внезапно повысилась температура, появился кашель с гнойной мокротой. Госпитализирован в терапевтическое отделение, где диагностирован абсцесс 6-го сегмента левого лёгкого. Проводилась антибактериальная терапия. Температура нормализовалась, однако полость, в лёгком не уменьшилась, периодически отмечалось кровохарканье. Направлен в клинику для выполнения оперативного вмешательства.
При рентгенологическом исследовании в области 6-го сегмента левого лёгкого определена полость распада размером 3*2 см с небольшим перифокальным процессом. При бронхографии обнаружена ампутация 6-го сегментарного бронха; бронхи базальных сегментов не изменены (рис. 4-6).
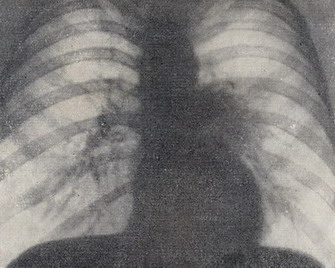
Рисунок 4 – Прямая рентгенограмма грудной клетки больного В. Уменьшение левого лёгочного поля, затемнение в среднем лёгочном поле слева.

Рисунок 5 – Боковая томограмма больного В. Очаг затемнения расположен в 6-м сегменте; видна полость распада в нем.
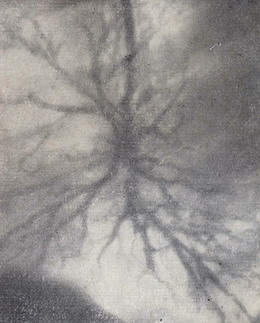
Рисунок 6 – Бронхограмма больного В. Отсутствие бронхов в зоне 6-го сегмента, “ампутация” 6-го сегментарного бронха.
Полость контрастным веществом не заполнилась. При бронхоскопии найдены явления катарального бронхита.
После предоперационной подготовки под эндотрахеальным наркозом с раздельной интубацией бронхов произведена сегментэктомия с раздельной обработкой элементов корня 6-го сегмента. При гистологическом исследовании на линии резекции лёгочной ткани выявлены признаки воспаления (круглоклеточная инфильтрация, экссудат в альвеолах). Послеоперационный период осложнился образованием бронхиального свища Н ограниченной эмпиемы плевральной полости, которая с трудом была ликвидирована в результате консервативного лечения.
Совершенно очевидно, что у этого больного была допущена ошибка - ему до операции, кроме бронхографии, необходимо было провести ангиопульмонографию и скеннирование лёгких для определения истинного объема поражения, а затем и более радикальную операцию - лобэктомию. В будущем у этого больного следует ожидать ложного рецидива нагноительного процесса в лёгком.
Резюмируя сказанное, мы считаем возможным отметить следующие основные положения.
При повторной пневмонии у больного через короткий промежуток времени необходимо проведение обязательного бронхологического исследования для уточнения диагноза. Хроническая неспецифическая пневмония встречается на практике относительно редко. В случаях, в которых ставятся диагноз хронической неспецифической пневмонии, чаще всего наблюдается бронхоэктатическая болезнь или хронический абсцесс лёгкого.
Если бронхографическое исследование является обязательным и достаточным методом для обнаружения бронхоэктатической болезни, то для решения вопроса об объёме операции необходимо использовать дополнительные методы исследования - ангиопульмонографию, радиоизотопное скеннирование лёгких и другие методы по показаниям. В этом состоит залог успеха - уменьшения числа ложных рецидивов нагноительных процессов в лёгком и плевральной полости, возникающих после оперативных вмешательств.
Данные об авторах:
| 1) Виктор Львович Маневич – профессор, доктор медицинских наук, заведующий 2-й кафедрой клинической хирургии ЦОЛИУв |
 |
| 2) Аркадий Васильевич Богданов - доцент 2-й кафедры хирургии ЦОЛИУв, кандидат медицинских наук |  |
| 3) Василий Дмитриевич Стоногин – доцент 2-й кафедры хирургии ЦОЛИУв, заведующий учебной частью кафедры, кандидат медицинских наук. E-mail: svas70@mail.ru |  |
Восстановление текста, компьютерная графика - Сергей Васильевич Стоногин.
Любое копирование материала запрещено без письменного разрешения авторов и редактора.
Работа защищена Федеральным законом о защите авторских прав РФ.