О ГЕМАНГИОПЕРИЦИТОМАХ ЛЁГКОГО
В. Д. Стоногин, К. А. Макарова
II кафедра хирургии (заведующий - профессор Тимофей Павлович Макаренко) Центрального института усовершенствования врачей на базе центральной клинической больницы МПС № 1, Москва, Россия.
Публикация посвящена памяти Василия Дмитриевича Стоногина (1933-2005).

Гемангиоперицитома лёгкого впервые была описана Stout и Murrau в 1942 г.
По данным Л. С. Розенштрауха и А. И. Рождественской, до 1956г. в литературе было описано всего 197 случаев гемангиоперицитом различных локализаций (кишечник, сальник, полости носа, орбиты, матка, конечности). Первичные гемангиоперицитомы органов грудной клетки встречаются очень редко. Имеются единичные наблюдения гемангиоперицитомы средостения.
Отдельными авторами сообщено об 1-2 случаях гемангиоперицитом лёгкого на сотни операций по поводу шаровидных образований лёгкого (Ochsner и De Camp; Wellington и Neuman, и др.), причем диагноз, как правило, устанавливается только после операции на основании гистологического исследования препаратов. В 1959г. Mujahed и соавт. собрали в литературе сведения всего о 41 хирургическом вмешательстве по поводу гемангиоперицитомы различной локализации.
Гемангиоперицитома (перителиома, гемангиоперицитарная ретикулогистиоцитома, сосудистая гистомиома) образуется из перицитов, видоизмененных гладкомышечных клеток, окружающих капилляры. Они расположены беспорядочно, полиморфны и веретенообразны. Гистогенез этих опухолей выяснен недостаточно (3.В. Гольберт и Г. А. Лавникова).
Г.А. Берлов делит гемангиоперицитомы на два вида - доброкачественные и злокачественные. Макроскопически доброкачественные формы походят на фиброму, липому, злокачественные - па саркому. Они мягкие, розовые с геморрагической инфильтрацией. В 1/3 случаев рецидивируют и метастазируют.
В препаратах гемангиоперицитомы вокруг капилляров, тонкостенных с широкими просветами синусоидов и более редких артерий мышечного типа определяются круглые, овальные, веретенообразные и кубической формы клетки со слабой оксифильной цитоплазмой и светлыми овальными, круглыми и неправильной формы ядрами.
Клетки располагаются концентрическими слоями, широкими пучками и солидными полями. Митозы редки. Опухолевые клетки всегда находятся кнаружи от эндотелия и его основной мембраны и прикрепляются к ней тонкими цитоплазматическими отростками. Повышенная митотическая активность клеток и прорастание ими сосудов - признаки начинающейся малигнизации опухоли. В злокачественных гемангиоперицитомах сильно выражен клеточный полиморфизм. В них обнаруживаются крупные одно- и многоядерные клетки с гиперхромными ядрами и базофильной цитоплазмой, тромбы в сосудах, обширные некрозы, периваскулярные скопления фибрина и белковой жидкости, обширные большие клеточные поля, в которых при импрегнации препаратов серебром можно выявить контуры капилляров (Г. А. Берлов).
За короткий промежуток времени мы наблюдали 2 больных с гемангиоперицитомой. Причем, если в первом наблюдении опухоль оказалась удалимой, то во втором радикальное вмешательство произвести не удалось. Приводим эти наблюдения. Больная Т., 47 лет, поступила в клинику 4.П.1971г. с жалобами на кашель с небольшим количеством мокроты, кровохарканье. Больной себя считает в течение 3 месяцев, когда появились указанные выше явления.
С 1965г. лечилась по поводу церебрального арахноидита, аневризмы правой сонной артерии. С 1966г. страдает эпилептиформными припадками. Последние 3 года больна сахарным диабетам.
Общее состояние больной удовлетворительное. Она правильного телосложения, повышенного питания. Периферические лимфатические узлы не пальпируются. Грудная клетка правильной конфигурации, обе её половины равномерно участвуют в акте дыхания. Перкуторно на всём протяжении левого лёгкого звук ясный легочный, справа по передней подмышечной линии от III ребра и ниже укорочение лёгочного звука. Аускультативно в лёгких с обеих сторон дыхание везикулярное, справа спереди несколько ослабленное, хрипов нет. Число дыханий 18 в 1 минуту. Тоны сердца удовлетворительной громкости, пульсация ритмичная. Пульс 80 в 1 минуту, ритмичный. Артериальное давление 125/70 mm/Hg.
Неврологический статус: отмечаются сглаженность правой носогубной складки, асимметрия и снижение глубокой мышечной чувствительности, неустойчивость в позе Ромберга, горизонтальный нистагм.
Рентгенологически (5.II.I971г.) справа в области средней доли определяется плотное образование неправильной округлой формы размером 6*6*8см с четкими очертаниями; уплотнение междолевой плевры. На внутренней поверхности грудной стенки плевральные наложения. При сравнении с рентгенограммами от 12.I.1971г. отмечается увеличение (вдвое) размеров описанного образования, которое на томограммах от 25.I.1971 г. имело нечеткие и неправильные контуры. Средостение не смещено. В левом лёгком изменений не обнаружено (рис. 1 и 2).
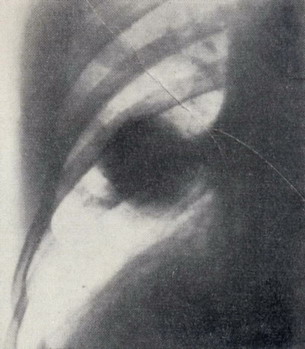
Рисунок 1 - Прямая рентгенограмма грудной клетки больной Т. Шаровидное образование в среднем лёгочном поле справа.
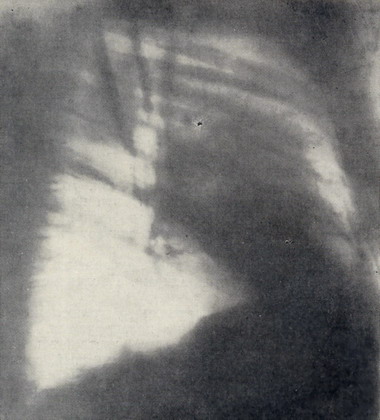
Рисунок 2 – Боковая рентгенограмма той же больной.
При бронхоскопии обнаружено, что просвет среднедолевого бронха справа обтурирован темно-красного цвета кровяным сгустком. Результаты цитологического исследования биопсированного материала давали возможность заподозрить раковую опухоль. Предоперационный диагноз: рак правого лёгкого.
26.П произведена операция (В. Д. Стоногин). Из бокового доступа по шестому межреберью вскрыта плевральная полость, в которой было обнаружено умеренное количество спаек. Вся средняя доля занята плотной, бугристой, мясистой консистенции, красноватого цвета, слегка флюктуирующей опухолью. Верхняя и нижняя доли не изменены, воздушны. Корень лёгкого свободен от лимфатических узлов. После раздельной обработки элементов корня средней доли последняя удалена. В плевральную полость вставлены два дренажа, и она послойно зашита наглухо.
Опухолевой узел захватывает почти всю долю до 7см в диаметре. Ближе к корню опухолевая ткань белого цвета, мозговой консистенции, на остальном протяжении с распадом и большими участками кровоизлияний.
При гистологическом исследовании опухоль представлена узкими мелкими сосудистыми щелями с эндотелиальной выстилкой, вокруг которых лежат широкие клеточные поля из овальных и округлых клеток с большими гиперхромными полиморфными ядрами. Много митозов. Всюду широкие поля некроза и кровоизлияния, здесь опухоль сохраняется в виде периваскулярных островков. Заключение: гемангиоперицитома. Послеоперационный период (протекал без осложнений. В удовлетворительном состоянии 26.III больная выписана из клиники. При осмотре через 3 месяца после операции чувствует себя удовлетворительно. Жалоб нет.
В другом нашем наблюдении гемангиоперицитома легкого оказалась неудалимой. Приводим это наблюдение. Больной Р., 56 лет, поступил в клинику 16.II.1971г. с жалобами на боли в левой половине грудной клетки, одышку при ходьбе, кашель, повышение температуры, слабость. Последние 5 лет страдал стенокардией. В январе 1971 г. при обследовании у него было выявлено опухолевое образование в левом лёгком. С диагнозом рака лёгкого направлен в легочное отделение Центральной клинической больницы № 1 МПС для обследования.
Общее состояние больного удовлетворительное. Правильного телосложения, пониженного питания. Периферические лимфатические узлы не пальпируются. Грудная клетка правильной конфигурации, в акте дыхания левая её половина отстает. Перкуторно слева над проекцией нижней доли укорочение легочного звука. Аускультативно справа дыхание везикулярное, хрипов нет, слева дыхание ослаблено над протяжением всего легкого. Число дыханий 20 в 1 минуту. Тоны сердца приглушены. Пульс 74 в 1 минуту, ритмичный. Артериальное давление 100/60 mm/Hg. Рентгенологически 18.II в нижнем левом лёгочном поле слева сзади, пристеночно, определяется шаровидное образование с нечеткими контурами диаметром около 10 см с выраженной плевральной реакцией (рис. 3 и 4).
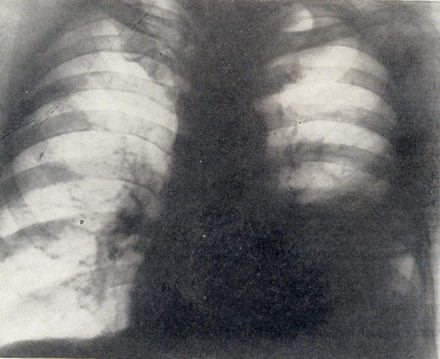
Рисунок 3 - Прямая рентгенограмма грудной клетки больного Р. Затемнение в нижнем легочном поле слева.

Рисунок 4 - Боковая рентгенограмма того больного.
На томограммах отмечаются деформация нижнедолевого бронха, концентрическое сужение 6-го сегментарного бронха.
Во время бронхоскопического исследования выявлено сужение устья 6-го сегментарного бронха. Просвет его заполнен стекловидной массой. При гистологическом и цитологическом исследовании элементов злокачественного роста не обнаружили. Диагноз: рак лёгкого слева. 9.III произведена операция (проф. В. Л. Маневич). Из бокового доступа по шестому межреберью слева послойно вскрыта плевральная полость, в которой обнаружено большое количество сращений. После разделения их выявлено, что верхняя доля воздушна, нижняя почти целиком занята больших размеров опухолью, плотноватой, бугристой, на большом протяжении прорастающей в грудную стенку и средостение. Из-за большого прорастания подойти к элементам корня легкого оказалось невозможным, и радикальное вмешательство осуществить не удалось. Для гистологического исследования были взяты кусочки опухоли, плевральная полость послойно ушита наглухо. При гистологическом исследовании выявлено, что округлые опухолевые узлы состоят из полей округлых клеток с большими гиперхромными ядрами, с образованием узких мелких сосудистых щелей. В опухоли местами некроз ткани, местами клетки представлены в виде периваскулярных островков. Послеоперационный период протекал без осложнений.
23.IV больной был переведен для дальнейшего лучевого лечения в Центральную рентгенорадиологическую больницу МПС.
Таким образом, в обоих наших наблюдениях гемангиоперицитома по своему росту и морфологическим данным имела злокачественный вид. В обоих случаях точный диагноз до операции установлен не был.
ЛИТЕРАТУРА
Берлов Г.А. Гистологическая диагностика важнейших опухолей человека. Минск, 1970. Гольдберг 3. В., Лавникова Г.А. Опухоли и кисты средостения. М., 1965. Розенштpayx Л.С., Рождественская А.И. Доброкачественные опухоли лёгких. М., 1968. М u j a h e d L., В a s i I as A., Evans Q., Am. J. Roentgenol, 1959, v. 82, p. 658. О с h s n e r A., De Camp P., Am. Rev. Tuberc., 1958, v. 77, p. 496. Stout A., Murrau M., Ann. Surg., 1942, v. 116, p. 26. Wellington J., N e и m a n H., Canad. med. Ass. J., 1963, v. 88, p. 1295.
Данные об авторе:
Василий Дмитриевич Стоногин – доцент 2-й кафедры хирургии ЦОЛИУв, заведующий учебной частью кафедры, кандидат медицинских наук. E-mail: svas70@mail.ru
Восстановление текста, компьютерная графика - Сергей Васильевич Стоногин. Любое копирование материала запрещено без письменного разрешения авторов и редактора. Работа защищена Федеральным законом РФ о защите авторских прав.